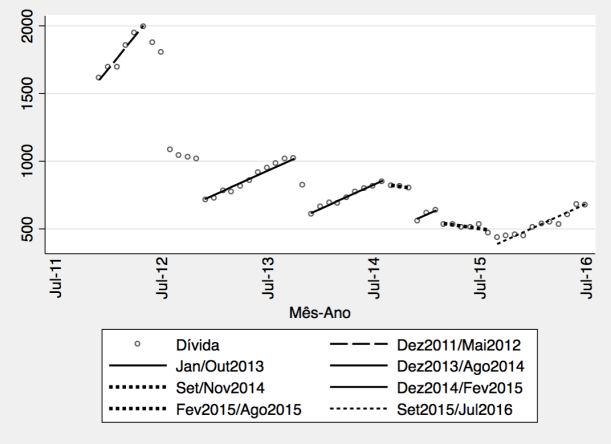
Na semana passada surgiram notícias sobre a proporção de “falsas urgências” nos hospitais (aqui e aqui). Esta questão não é nova. Por exemplo, no ano passado, em Julho de 2015, no Público, Romana Borja-Santos, retomava o tema. E em 2011, no último relatório de proposta de reforma hospitalar que está publicamente disponível (pelo menos enquanto a comissão criada pelo atual Governo não tornar públicos os resultados do seu trabalho) esse aspecto era explicitamente referido. O então Grupo Técnico para a Reforma Hospitalar escrevia propunha usar mais a Linha Saúde 24 e colocar mais meios nos cuidados de saúde primários.
O problema central é o que devem fazer as pessoas quando se sentem doentes, e que informação têm para poder tomar a sua decisão. E apesar da percentagem das ditas “falsas urgências” continuar em cerca de 40%, entre 2013 e 2015 houve uma alteração no padrão de utilização, com um maior recurso aos médicos de família e consultas programadas e menor recurso às urgências hospitalares no SNS (ver aqui).
Resolver as “falsas urgências” implica que haja confiança noutras respostas à necessidade sentida, que haja o conhecimento dessa disponibilidade, e que a utilização dessas alternativas seja satisfatória. A medida adoptada de não pagamento de taxa moderadora quando há referenciação da linha saúde 24 é um bom exemplo de organização do sistema de saúde que vai nesse sentido. E sobretudo é preciso conhecer as razões desse recurso às urgências hospitalares. Para ajudar na construção desse conhecimento, se tiver disponibilidade para responder a um conjunto rápido de perguntas, agradeço, e mais tarde colocarei aqui no blog o agregado das respostas conseguidas, e sua comparação com as mesmas perguntas feitas no passado: responder aqui.
Os resultados de 2012 e 2014 desta amostra “via internet” estão disponíveis nos seguintes posts deste blog: (1), (2), (3), (4) e (5), caso tenha curiosidade.
O que dizia em 2011 o Grupo Técnico para a Reforma Hospitalar:
“Estimular a utilização da Linha Saúde 24 bem como dotar, progressivamente, os CS dos recursos humanos e técnicos necessários para disponibilizarem consultas aos cerca de 40% de doentes, em cuja triagem nas urgências hospitalares tem sido atribuída a classificação de verde ou azul, garantindo um tempo de resposta de consulta não superior a 12 horas. (p.18)
5. Atender os Doentes triados como “Não Urgentes” fora das Urgências Hospitalares
_I. Justificação
Sabemos há anos que nem todas as idas às urgências correspondem a verdadeiras necessidades de tratamento urgente conforme definido tecnicamente.
As urgências hospitalares vêem-se assim confrontadas com um volume enorme de doentes, que exigem por sua vez um grande número de profissionais disponíveis para os atender. Esta exigência tem enormes custos em recursos humanos para os hospitais. No entanto, se não oferecermos alternativas às populações, a situação manter-se-á.
O primeiro objectivo do sistema deve ser o de conseguir evitar que os doentes não urgentes se desloquem às urgências. Isto só acontecerá se tiverem alternativas satisfatórias noutros níveis de cuidados, nomeadamente nos Cuidados de Saúde Primários. Não vamos pronunciar-nos sobre as alterações a promover neste nível de cuidados, visto haver um grupo de peritos designados para o fazer especificamente, ao mesmo tempo que existe um grupo nomeado para estudar as urgências de forma global.
O objectivo fundamental é, portanto, evitar que as populações se desloquem às urgências hospitalares, e não necessariamente “devolvê-las” uma vez que lá se encontrem (embora entendamos que não se deva excluir igualmente essa hipótese).
Portugal usa há anos em grande parte das suas urgências hospitalares o sistema de triagem de Manchester. Com todos os problemas que possa ter, o sistema resolveu um problema gravíssimo antes da sua entrada em vigor: os utentes eram tratados simplesmente por ordem de chegada, sem qualquer critério clínico
Uma solução possível, preconizada inclusivamente pelo grupo de triagem de Manchester (Mackway-Jones et al., 2006), passa pelo direccionamento dos doentes menos urgentes para outros níveis de cuidados. Estes têm necessariamente que estar disponíveis. Há que decidir adicionalmente que protocolos orientarão o reencaminhamento: os utilizados no sistema de triagem de Manchester? Os utilizados na Linha de atendimento telefónico Saúde 24 (que, note- se, em muitas circunstâncias já aconselha os doentes a não ir a urgências hospitalares, sugerindo antes o recurso ao Centro de Saúde ou inclusivamente aconselhando o doente a ficar no domicílio)?
_II. Descrição
Urge, antes de mais, caracterizar, por área geográfica, a população triada como menos urgente nas urgências hospitalares: que patologias têm? De que áreas geográficas vêm? Este conhecimento permitirá planear programas de gestão clínica dirigidos a patologias e grupos populacionais específicos.
Em segundo lugar, urge promover a utilização pelos cidadãos da Linha de atendimento telefónico supracitada.
Depois, conforme previsto já na legislação que organiza os serviços de urgência, e sem prejuízo do que venha a propor o grupo de trabalho nomeado especificamente para estudar as urgências, para descongestionar serviços centrais, temos que garantir a funcionalidade de Serviços de Urgência Básicos, que consigam resolver a maior parte das questões minor.
A medida exige a revisão da rede de SUB existentes e a dotação de cada um com as condições mínimas para funcionar (para além da capacidade de realizar exames complementares de diagnóstico simples, como análises, ECG e RX, é fundamental dotar estas unidades de profissionais com o know-how e o à-vontade suficiente para dar de facto resposta cabal às solicitações, nomeadamente médicos de MGF com experiência de serviços de urgência hospitalar e/ou especialistas hospitalares, incluindo internistas, cirurgiões gerais e/ou pediatras).
_III. Impactos
Esta medida terá sobretudo impacto em termos qualitativos, reduzindo o tempo de espera nas urgências hospitalares. Tem também enorme impacto sobre os doentes, que não precisam de se deslocar a serviços de urgência mais distantes e/ou congestionados. Em termos financeiros, os investimentos à periferia terão que ser compensados por ajustamentos a nível central (nas urgências a descongestionar).
_IV. Fases de implementação e calendarização
Está em curso a revisão da actual rede de urgências. O 1o semestre de 2012 deverá permitir a realização de estudos de caracterização do problema a nível local e a garantia de condições nos diferentes SUB para que até final de 2012 estejam a funcionar em pleno, descongestionando as urgências mais centrais. Deve começar igualmente, no 1o semestre de 2012, uma campanha de sensibilização da população para as vantagens e a segurança de utilizar a linha de aconselhamento telefónico. Quanto ao eventual reencaminhamento de doentes para outros níveis de cuidados, pode começar-se apenas pelos menos urgentes (cor azul), por serem os que apresentam menor risco.
_V. Entidades envolvidas
Para além do trabalho de fundo a ser desenvolvido pelo grupo de trabalho supracitado, cabe aos hospitais a análise da realidade em cada local, e às ARS a supervisão do funcionamento da rede a nível regional.
_VI. Monitorização e acompanhamento
A monitorização do volume de doentes por urgência permitirá acompanhar o desenvolvimento das capacidades sub-regionais. É importante monitorizar igualmente as taxas de eventuais complicações (por exemplo, a necessidade de internamento a posteriori de doentes triados como não urgentes). (p.135-138)”