A sucessão de notícias e de eventos na área da saúde torna complicado ter tempo de reflexão, para identificar as grandes linhas de evolução no sistema de saúde português. Por vezes, o detalhe do momento disfarça, relega para a sombra, os elementos mais relevantes a médio e longo prazo.
Nalgumas das discussões correntes tal sucede com as “forças de mercado”, entendendo por isso as decisões de pessoas e entidades que não são objeto de controle direto pelo Serviço Nacional de Saúde ou pelo Ministério da Saúde ou alguma das suas entidades, e que, no entanto, se pretende tenham uma relação com o SNS. Há duas áreas onde a “vontade política” choca com essas “forças de mercado”: as parcerias público-privado, PPP, (é necessário um parceiro privado, que entra voluntariamente) e o mercado de trabalho dos profissionais de saúde (é necessário convencer os profissionais, que tomam decisões sobre onde trabalham). Pelo menos nestas duas áreas, a perspetiva do “legislador” (alguém define, publica uma norma, alguém obedece à norma da forma que o “legislador” quer) nem sempre resulta no que era inicialmente pretendido.Os dois exemplos da necessidade de uma abordagem diferente que tenho em mente são as USF modelo C, e as novas regras para os “tarefeiros” (conhecidas apenas pelo que vem sendo publicado nos meios de comunicação social, e que poderão não ser as finais).As USF modelo C foram anunciadas há mais de um ano e meio (decisão política legitima). O objetivo é trazer “capacidade” do setor privado (com ou sem fins lucrativos) para o âmbito do Serviço Nacional de Saúde (SNS), via contratos. Como não é um contrato ao ato, e tem uma duração temporal superior a um ano, cai no que se pode ver como uma mini PPP.
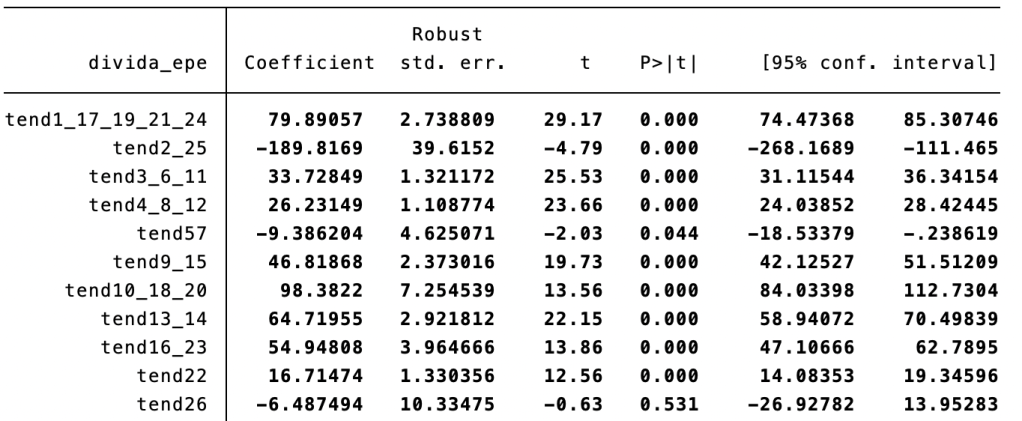
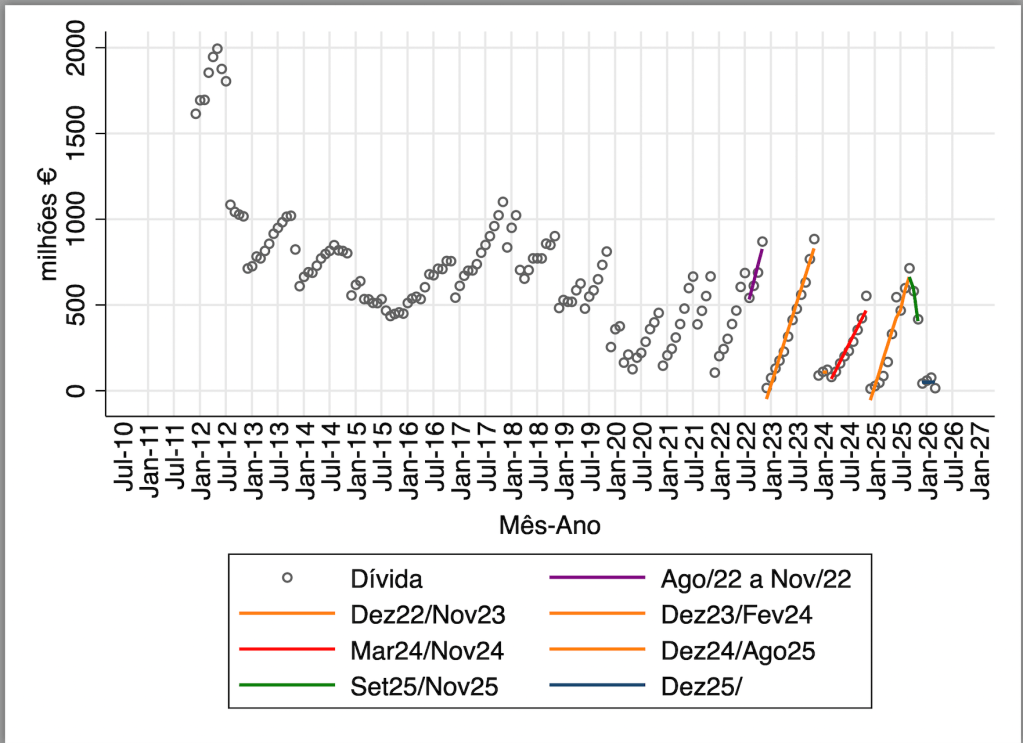
Como antecipava, o tempo de construção destas mini PPP, incluindo a definição dos termos de referência para concursos de seleção de parceiros privados, seria longo, e ainda falta, depois de selecionados os parceiros privados vencedores de cada contrato PPP, a negociação da redação final do contrato. E saber que unidades específicas dos órgãos de gestão do SNS irão fazer o acompanhamento e monitorização destes contratos; não numa lógica de auditoria ou de inspeção, e sim numa lógica de resolver situações que vão surgir e que não estão previstas no contrato. Em termos técnicos, o contrato de uma PPP, mesmo que seja uma mini-PPP, será inevitavelmente incompleto, pois não é possível prever todas as situações futuras associadas com a prestação de cuidados de saúde. Se as pessoas do Ministério da Saúde envolvidas no lançamento das PPP (aos vários níveis) tivessem escrito num papel quem esperavam que aparecesse a concorrer, colocado essa informação num envelope para ser aberto depois de todas as PPP lançadas terem os contratos assinados, tenho uma forte conjetura de haver muitas diferenças entre as expectativas e a realidade.
E também por haver estas incertezas, teria sido interessante testar, ao mesmo tempo, outros modelos de alargamento de cobertura por médico de família dentro da gestão pública do SNS – ter USF modelo D, I, R, V, etc, consoante propostas dos profissionais de saúde das USF modelo B, ajustadas a condições locais específicas. E até poderiam ter contratos internos ao SNS.
Os modelos de organização devem ser vistos como instrumentos que têm valor pelo que consigam contribuir para o objetivo final (saúde da população) via objetivo intermédio (atribuir equipa de família / médico de família) a todos os residentes. As “forças de mercado” aqui não são apenas os parceiros privados que possam ser encontrados para as USF modelo C, são também a força criativa e o conhecimento presente no SNS e que fica num colete de forças administrativo. O não aparecerem os parceiros privados esperados, em número e natureza, dependerá também das condições que são propostas para as USF modelo C. O não se dinamizar soluções internas ao SNS depende da falta de ousadia para se estruturarem esses processos.
Em qualquer dos casos, o conhecimento das “forças de mercado” ajuda a definir da melhor forma como obter esses contributos para o SNS. O segundo grande exemplo é o que se vai vendo como sendo as propostas para os “tarefeiros” (médicos que são pagos como prestação de serviços, conforme as necessidades pontuais definidas). Aqui, claramente, está-se na presença de “forças de mercado”, pois não se pode obrigar a trabalhar. Aqui, claramente, perceber melhor como funcionam essas “forças de mercado” é essencial.
De acordo com o publicado em órgãos de comunicação social, haverá duas condições de exclusão de médicos da possibilidade de serem prestadores de serviços: terem saído do SNS nos últimos dois anos, por um lado, e não terem escolhido vaga no final da especialidade, por outro lado. (ver aqui)
A minha primeira dificuldade com estas exclusões está em não entender que funcionamento do mercado quem pensou nestas exclusões tem em mente. Se há falta de “capacidade” (falta de médicos), excluir “capacidade” não surge como a resposta natural, por isso haverá alguma expectativa sobre o que será a resposta a essas regras de exclusão.O objetivo que deverá estar presente, na minha perspetiva, é recrutar de forma permanente para o Serviço Nacional de Saúde os médicos (neste caso) que são necessários para o desempenho do SNS em termos de assistência à população seja o pretendido (e além de recrutar, reorganizar serviços e a sua gestão também terão de estar presentes).
Se for este o objetivo, criar dificuldades à prestação de serviços como tarefeiro poderá ser uma forma de levar estes médicos a optarem por integrar, com contrato, o Serviço Nacional de Saúde?É aqui, nesta reação das “forças de mercado”, que se determinará o sucesso, ou não, desta abordagem, que tem riscos.Os médicos podem escolher ter, ou não, envolvimento com o SNS (a tempo inteiro, dedicação exclusiva, dedicação plena, tempo parcial, seja outra modalidade qualquer). Dentro das opções disponíveis no sector privado, esses mesmos médicos, podem ter vários níveis de envolvimento, partilhado ou não com o SNS. Ao tornar menos atrativa a opção de ser “tarefeiro”, ou impedindo mesmo essa opção para um conjunto de médicos, a escolha passa a ser entre estar apenas no SNS ou estar apenas no sector privado (simplificando, uma vez que existem outras formas de ter envolvimento nos dois sectores).
Significa que poderão existir médicos que optam por ingressar no SNS como foco da sua atividade profissional, e poderão existir médicos que optam por ficar apenas com atividade no sector privado (perdendo-se a “capacidade” que disponibilizam ao SNS). A “exclusão por decreto” assume que os primeiros serão em maior número que os segundos, de forma a ter aumento de “capacidade” no SNS. Espero que os serviços do Ministério da Saúde que têm acompanhado (aconselhado?) estas medidas tenham recolhido informação suficiente para terem uma boa estimativa do efeito provável.Estas medidas de exclusão são uma escolha do Ministério da Saúde que tem alguns riscos, porque precisa de monitorização constante de quem está a prestar serviço à tarefa, aumentando a complexidade administrativa) e porque a determinação em as fazer cumprir será testada quando houver falta de médicos no SNS e no sector privado que cumpram as condições de inclusão.
Não é impossível, a meu ver, que venham a surgir situações de encerramento de serviços (de urgências) por não haver suficientes médicos elegíveis, havendo médicos disponíveis, mas não elegíveis. Se a escolha vier a ser entre abrir um serviço de urgência ou não cumprir as regras de exclusão, é fácil adivinhar que a pressão da opinião público e a pressão política estarão do lado de garantir o acesso ao serviço, mesmo que não se cumpram as regras de exclusão. As “forças de mercado” (opinião pública, médicos disponíveis, mas não elegíveis) irão levar a que se procure uma “porta” excepcional (provavelmente, por despacho) que ditará a possibilidade de adquirir os serviços necessários.
E também não é difícil prever que acontecendo uma vez, outras se sucederão. Não é uma situação, nos seus fundamentos, muito diferente das tentativas passadas de regular os valores de pagamento na prestação de serviços (se muito baixo, não aparecem os profissionais de saúde, e para manter abertos serviços via essa prestação de serviços, acaba-se por encontrar forma de pagar mais).
As dificuldades com a contratação de médicos de família, com vagas por preencher, as dificuldades com as escolhas de algumas especialidades (a medicina interna tem sido apontada, e bem, como uma preocupação), as dificuldades com a contratação de profissionais de saúde suficientes para tornar residual a utilização de empresas de serviços (apenas para resolver situações pontuais de falta de capacidade), etc, são parte de um quadro geral de funcionamento do mercado de trabalho de profissionais de saúde. E nesse funcionamento, mais do que normas e regras, é necessário compreender o que determina decisões voluntárias, que respondem a “preços” como sinais sumários. Coloquei preços entre aspas porque o termo tem aqui um sentido generalizado de remuneração (salários), condições de trabalho, incluindo condições físicas e flexibilidade de envolvimento, projetos de desenvolvimento profissional (com alguma autonomia no seu desenvolvimento).
O desafio para o SNS não é estabelecer as regras de exclusão dos tarefeiros. O desafio é como atrair para uma relação permanente esses profissionais, de forma a não ser necessário ter tarefeiros de forma regular e sistemática. E para isso, é preciso compreender as “forças de mercado”.
(imagem construida com ferramenta de IA)