Foi recentemente disponibilizado online o documento “Uma política de saúde para Portugal”, apresentado no Conselho Estratégico Nacional do PSD. Constitui o primeiro documento a preparar os partidos para as próximas eleições, daqui a um ano, mais coisa menos coisa.
O documento foi já criticado publicamente por querer levar à privatização do SNS. E as apreciações feitas têm sido no campo político. Mas devemos também ter uma análise mais técnica, desta e de outras propostas que irão surgindo. É salutar que o documento tenho sido tornado público, permitindo a sua discussão baseada na leitura. Veremos se é uma prática seguida pelos outros partidas.
O documento apresentado, apesar de ser relativamente longo, 40 páginas, estando em formato powerpoint e tendo algumas repetições não leva muito tempo a ver. E deixa também em aberto várias perguntas.
O documento pode ser dividido em partes muito distintas, provavelmente por terem sido escritas por diferentes pessoas (como é natural). Não é necessariamente mau, mas uma versão final deverá ser reorganizada.
Por organização de escrita, os meus comentários e perguntas seguirão a ordem pela qual surgem no documento, e não por ordem de importância.
A parte inicial do documento, “1. Situação actual do SNS”, apresenta afirmações sem dar detalhes sobre a fonte de informação e o que se está especificamente a ter em mente. Um exemplo, acessibilidade ao SNS “penalizando sobretudo os grupos sociais mais desfavorecidos”: que indicador de acesso foi considerado? Qual a fonte de desagregação por grupos sociais? Uma possibilidade é ser o indicador de “necessidades não satisfeitas” do inquérito europeu SILC. Temos alguma informação nesse sentido num documento recente, que reproduzo aqui. Não resulta daqui uma visão tão dramática como a implicada pela afirmação. O relatório de acesso a cuidados de saúde produzido pela ACSS também não espelha esses problemas “gravíssimos” (depende obviamente do que se considera ser “gravíssimo”).
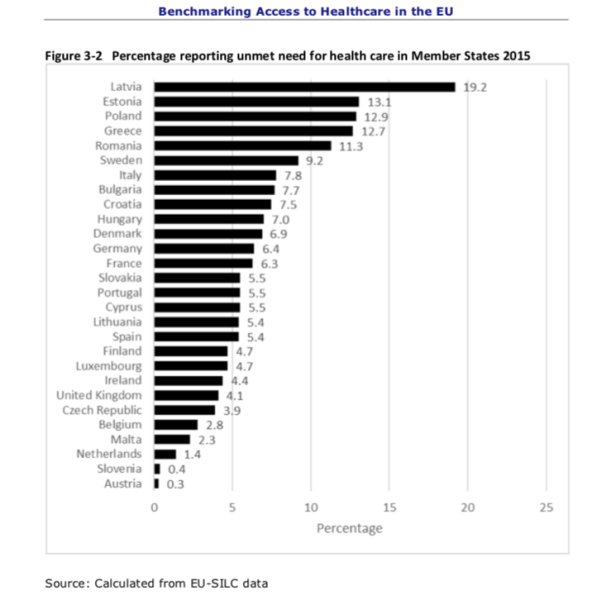
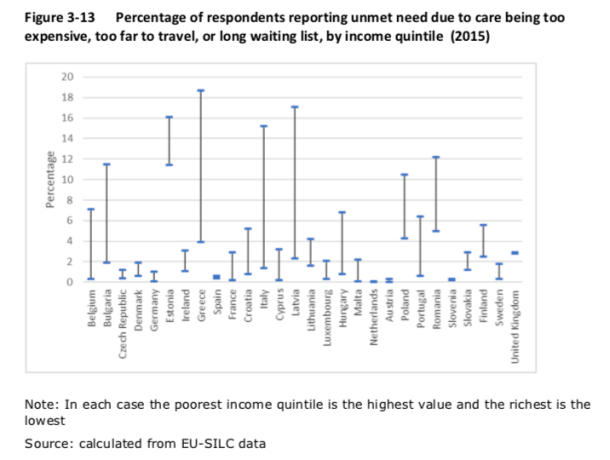

No detalhar dos problemas, espantou-me encontrar a referência ao número de inscritos em lista de espera, uma vez que pensei que no discurso público e político se tinha deixado a retórica da lista de espera e passado para a discussão do tempo de espera. Tanto mais que esta mudança foi motivada por medidas tomadas por Luis Filipe Pereira quando foi ministro da saúde num governo liderado pelo PSD. Infelizmente, não é rápido encontrar informação atualizada sobre os tempos de espera médios, por mês (pelo menos não encontrei informação atualizada neste formato simples, para os tempos de espera para cirurgia: Relatório Síntese da Atividade Cirúrgica Programada).
Sobre os tempos para primeiras consultas hospitalares, a informação pode ser encontrada aqui. Há valores muito elevados, mas também na maioria dos casos valores bastante mais baixos.
No portal da transparência encontrei apenas o quadro seguinte, que não esclarece sobre os tempos de espera para cirurgia.

Existe um indicador sobre demora média, mas diz respeito à demora dentro do hospital até à cirurgia (se percebi bem o indicador) e não o tempo em lista de espera.
Vários dos aspectos apontados são recorrentes no Serviço Nacional de Saúde, como a não atribuição de médico de família a muitos residentes em Portugal (diferente de não ter acesso a cuidados de saúde primários), as limitações das redes de cuidados continuados e cuidados paliativos, e a integração entre níveis de cuidados (embora por vezes me parece que se exagera a necessidade de integração funcional, pois o que é essencial é garantir a continuidade no percurso da pessoa).
Sobre as poupanças e os “míticos 20%” (é um número que “anda por aí” há muitos anos), há que ter em conta em que contexto essas poupanças são estimadas, e certamente não se pode extrapolar essas estimativas oriundas da área hospitalar para todo o serviço nacional de saúde. Tipicamente esse valor de 20% resulta de análises estatísticas que tendem a exacerbar o potencial de poupança, sobretudo porque sendo um valor médio, é sensível a valores extremos de ineficiência medida, e esses valores extremos de ineficiência podem resultar de fatores não controláveis (e não controlados no modelo estatístico).
A questão de quase um terço das despesas ser pago em out-of-pocket, pagamentos diretos das famílias, é um motivo de preocupação com o sistema de saúde, pela falta de cobertura financeira que implica. Mas é um problema de natureza diferente da eficiência de custos na prestação de cuidados do SNS, que surge na mesma página do documento do PSD. Contudo a referência que surge aos seguros privados dá uma ideia errada. Apesar do número de pessoas com algum tipo de apólice de seguro privado ser verdadeiro, 2,34 milhões, em termos de financiamento no sistema de saúde, corresponde a meros 4% do financiamento global (segundo a Conta Satélite da Saúde, publicada regularmente pelo INE), pelo que a cobertura oferecida pelos seguros de saúde não pode ser muito substancial.
A conflitualidade laboral apontada é realmente visível e tem sido permanente desde a saída do programa de ajustamento. Mas não é apresentada uma solução para essa conflitualidade. A utilização de contratação de entidades privadas ou do sector social não são resposta. Aliás, coloca-se a questão de saber se essa contratação de entidades privadas é substituta de atividade atualmente desenvolvida por entidades do SNS, caso em que será de esperar que a conflitualidade laboral suba um pouco mais.
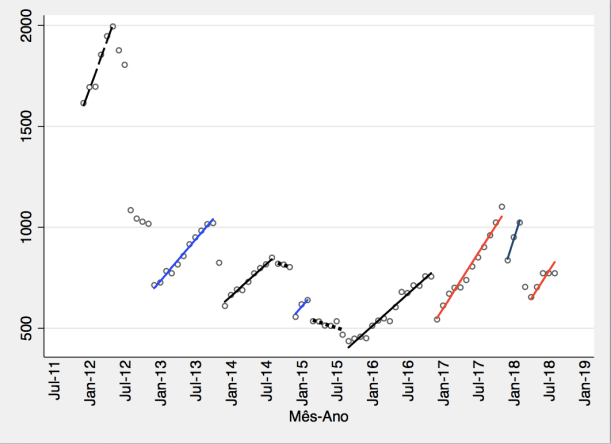
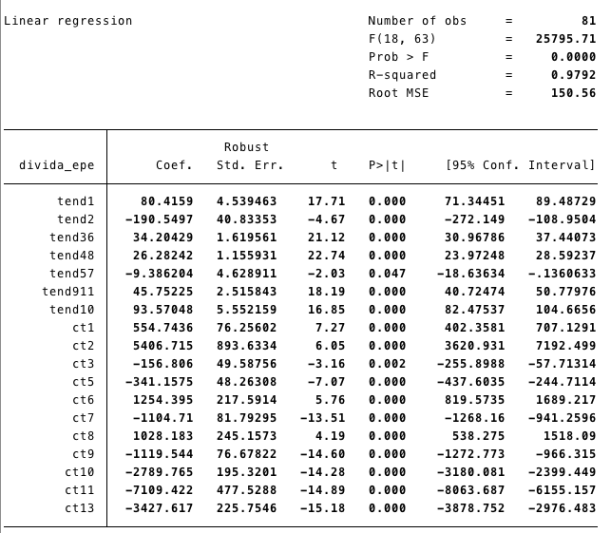
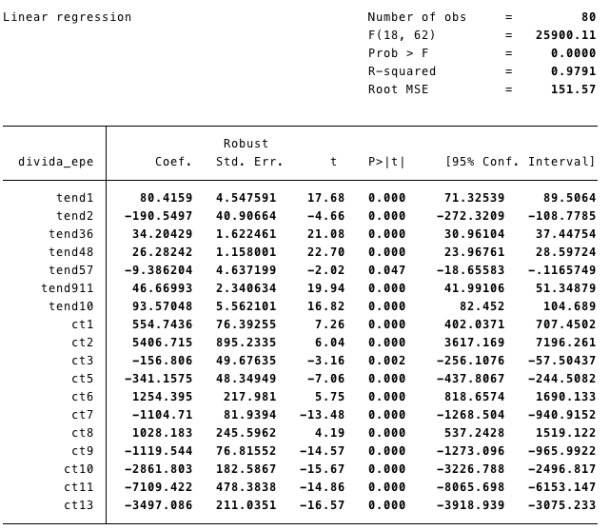
Sobre a questão das dividas dos hospitais EPE, existem outros textos neste blog que tratam do assunto, pelo que não os vou repetir aqui. A solução implícita no texto parece ser que a contratação de entidades privadas por definição acabará com essa dívida, uma vez que os valores a pagar à partida serão conhecidos como resultado do processo de contratação.
Ainda dentro da lógica de identificação de pressões sobre o Serviço Nacional de Saúde, é referido o envelhecimento da população – aqui o meu desafio simples é que se veja quantitativamente qual o custo adicional de uma alteração da estrutura previsível da população (com aumento da população com mais de 65 anos, que custo 3,6 mais por pessoa que a restante população) e se compare com o que tem sido o crescimento histórico das despesas per capita em saúde. Além disso, tem sido reconhecido que uma parte substancial dos custos com cuidados de saúde acontece nos dois últimos anos de vida. Se a esperança de vida é superior a 80 anos, apenas por esse efeito de proximidade ao fim da vida, a população com mais de 65 anos teria um custo medido superior, sem isso significar que um aumento da longevidade se traduz num aumento de custos nesse montante por ano de vida adicional.
Já a evolução da tecnologia é um elemento central da explicação do aumento das despesas com saúde e a pressão financeira que exercem sobre os sistemas de saúde, embora tenha sentido aqui falta de uma referência aos mecanismos de formação de preços dessa tecnologia, que são parte substancial dos elevados custos (e que pode ser objeto de intervenção ativa para se alterar a situação).
A identificação da raiz de vários dos problemas com questões de organização e gestão é correcta em vários deles. Não espanta por isso que a resposta principal que é focada no documento tenha a ver com organização, e em particular com a introdução de concorrência entre prestadores, com diferente natureza na sua propriedade (público, privado com fins lucrativos, e privado sem fins lucrativos – social). Ora, se essa concorrência poderá ser útil nalguns casos, não se vê como será a resolução para vários dos problemas apontados. A utilização de mecanismos de concorrência no campo da saúde não é trivial (leitura sugerida: Competition among health care providers – Investigating policy options in the European Union:aqui). Conjuntamente com esta lógica, é defendida a publicação do desempenho das unidades públicas, com rankings. O que levanta a questão do que é desempenho, e como é medido. Só com base neste documento, é perceptível que são considerados como objetivos do sistema de saúde aspectos como acessibilidade, equidade e eficiência. Como é que eles se combinam numa medida de desempenho não é claro (neste campo, as atividades privadas com fins lucrativos em qualquer outra área económica possuem uma métrica simples para desempenho – lucros ou valor para o acionista, ou similar; mas não há correspondência para uma única medida quando existem objetivos que podem ser conflituantes – mais de um significar menos de outro). Talvez num futuro documento haja mais detalhe, antes de ser vertido para o programa eleitoral.
Quanto à forma de introdução dessa concorrência, o documento tem o cuidado de clarificar que é por contratação, possivelmente nalguns casos por PPP, noutros não será. Afastam explicitamente a ideia que seja uma privatização, no sentido em que para o cidadão não deverá haver qualquer diferença no atendimento decorrente da natureza do propriedade do prestador. O recurso a concurso é tomado como sendo um dos formatos a adoptar. Não se sabe contudo qual a duração temporal dessa contratualização (anual? Plurianual mas não muita longa? Ou poderá chegar aos 10 anos como nas PPP é usado para a componente da atividade clinica). Há que considerar a potencial existência de “custos de transação” na montagem destes contratos, que sobretudo exigem uma visão muito clara do que se quer contratar. Mas se há esta opção para parte dos serviços, no que permanece na gestão pública, é advogado uma utilização mais generalizada de sistemas de incentivos (não é inteiramente novidade, uma vez que existem já alguns sistemas de incentivos no atual Serviço Nacional de Saúde, por exemplo nas USF-B). A informação dada é insuficiente para se perceber que mecanismos exatos de incentivos se pretende ter, e que processos de melhoria contínua serão introduzidos nas instituições. E uma dos desafios desta abordagem é qual a credibilidade dos contratos que o Serviço Nacional de Saúde estabelecerá com os prestadores privados (com ou sem fins lucrativos). Isto é, como se garante que o SNS (a sua gestão de topo) não muda de ideias. Contratos anuais podem não justificar o risco de um prestador em se ajustar às condições que o estado pretende.
Numa perspetiva de apresentação de soluções, seria bom que o documento permitisse (ou tivesse disponível) uma matriz relacionando cada medida proposta com o problema ou problemas que pretende resolver.
A parte final “estratégia do lado da prevenção da doença evitável e promoção da saúde” tem sobretudo afirmações gerais e consensuais no sistema de saúde, sendo de reconhecer que várias das ações aí indicadas estão já em andamento (e estavam algumas mesmo antes do presente governo). Encontramos aqui um consenso de longo prazo sobre estes aspetos.
Este documento parte de uma ideia clara, voltada para a componente de prestação de cuidados de saúde – usar a contratação de capacidade segundo o prestador que oferecer melhores condições, não importando se é público, privado ou privado sem fins lucrativos (social). Esta proposta genérica terá que ser desenvolvida nos seus detalhes, para que se possa perceber melhor que efeitos poderá ter no Serviço Nacional de Saúde (pretende-se maior eficiência, mas terá que ser argumentado de forma mais pormenorizada, onde, como, quanto).
Como até haver programas eleitorais ainda decorrerá algum tempo, é provável que haja clarificação destes elementos, e comparação com o que venha a ser definido pelos outros partidos.
E fico agora à espera das visões e propostas dos restantes partidos para idêntica análise.