Nos últimos tempos têm surgido várias notícias e informações sobre estratégias a adotar pelas unidades do Serviço Nacional de Saúde (SNS) para o maior período de pressão sobre as urgências hospitalares que está associado usualmente ao Inverno. As duas grandes linhas de atuação são, tanto quanto se depreende da comunicação recente do SNS, a referenciação para consultas nos cuidados de saúde primários (o alargamento do projeto “ligue antes, salve vidas”, iniciado no segundo semestre de 2023 na zona de Póvoa de Varzim/Vila do Conde) e os centros de atendimento clínico (trazendo capacidade do sector privado para responder à procura dirigida ao SNS, que se traduz em tempos de espera muito elevados sempre que há falta de capacidade significativa nas unidades públicas.
A existência de quase um ano de experiência do projeto “ligue antes, salve vidas”, com a obrigação de telefonar para o SNS, em Póvoa de Varzim/Vila do Conde, e a recente disponibilização de informação estatística sobre a atividade da urgência hospitalar (até ao mês de setembro de 2024) permite uma primeira visão dos resultados.
Os quatro meses de atividade do Centro de Atendimento Clínico de Lisboa, para o qual surgiu informação na imprensa, ainda não estão refletidos na informação disponível para a utilização da urgência do Hospital de Santa Maria (presumivelmente o principal beneficiário da abertura deste Centro de Atendimento Clínico).
O projeto “ligue antes, salve vidas” em Vila do Conde/Póvoa do Varzim teve uma fase inicial de informação à população (de maio a dezembro de 2023), e a fase atual iniciou-se em janeiro de 2024. Nesta segunda fase, a regra é só serem atendidos em serviço de urgência hospitalar os casos que forem previamente triados pelo serviço telefónico SNS24, que se espera remeta os casos mais simples para os cuidados de saúde primários, com agendamento direto de consultas no próprio dia ou no dia seguinte. A chamada para o SNS24 tem de ser feita, mesmo que o seja a partir de um telefone fisicamente colocado perto do serviço de urgência hospitalar.
A medida de sucesso do projeto não é a existência de referenciação nos episódios de urgência, dado que essa vai existir sempre e por isso, por definição, aumenta face ao que sucedia anteriormente. O efeito que interessa conhecer é sobre o número de urgências atendidas por comparação com o que sucederia na ausência do projeto (o que é uma situação que não se observa diretamente).
Para procurar perceber os efeitos presentes, é útil comparar a evolução do número de episódios de urgência, na urgência hospitalar da ULS PVVC face ao seu passado, mas também face à evolução de outras unidades hospitalares, para captar efeito comuns e que possam tornar menos claro se o que se observou é resultado do projeto ou de outras medidas gerais, ou de uma tendência que viesse de meses e anos anteriores. No caso da urgência da Póvoa de Varzim/Vila do Conde o ponto de comparação mais natural é com a urgência hospitalar de Barcelos (pela dimensão, pela semelhança da população servida em termos da sua demografia e pela proximidade de evolução que houve antes do início do projeto). E felizmente, durante os nove meses de dados disponíveis, a unidade hospitalar de Barcelos não estava inserida no projeto.
O primeiro gráfico ilustra a evolução das urgências hospitalares nas duas unidades, usando a informação publicamente disponível. As linhas verticais representam os momentos chave: o início da informação sobre o projeto “ligue antes, salve vidas” na zona da urgência hospitalar de Póvoa do Varzim/Vila do Conde; e o momento de referenciação obrigatória.
O segundo gráfico tem a evolução da diferença entre urgências hospitalares da unidade de PVVC e da unidade de Barcelos.
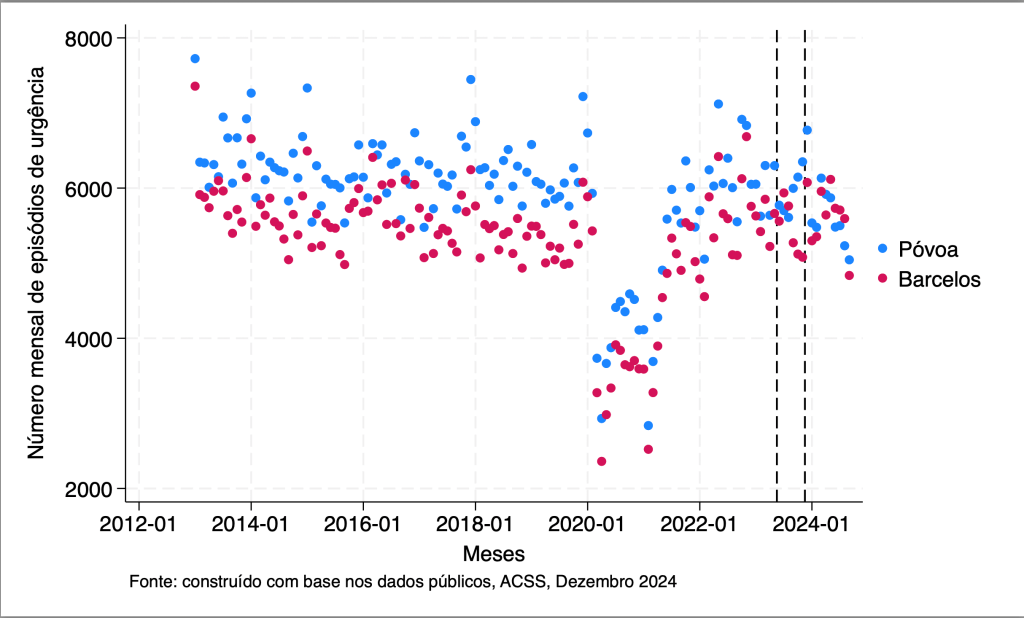

Na análise visual (que é confirmada por análise estatística) resultam duas conclusões: a) a persuasão a menor utilização dos serviços de urgência através de comunicação na primeira fase do “ligue antes, salve vidas” não surtiu qualquer efeito; b) a obrigação da referenciação tem como resultado, ao fim de sensivelmente 4 meses, uma redução no número de urgências de cerca de 10%, já tendo em consideração uma evolução geral que teria lugar de qualquer modo (que é capturada pela diferença para a urgência hospitalar de Barcelos).
Antes de classificar como sucesso o projeto “ligue antes, salve vidas” (na zona de Póvoa de Varzim/Vila do Conde) é importante completar esta informação com outros elementos:
a) houve um desvio da procura de urgências para outras unidades hospitalares? No caso na zona geográfica da Póvoa de Varzim/Vila do Conde, o desvio de procura mais natural é para a urgência de Matosinhos. Os dados disponíveis não têm indícios desse desvio de procura;
b) houve o atendimento dessas pessoas nos cuidados de saúde primários, de forma satisfatória? Esta informação não está publicamente disponível, mas certamente a ACSS ou a Direção-Executiva do Serviço Nacional de Saúde terão acesso a essa informação.
c) qual o grau de aceitação da população? (é natural que haja primeiro um aumento da insatisfação, mas será um efeito permanente ou dilui-se com o tempo).
Esta é a informação que a DE-SNS deveria recolher e analisar (e eventualmente
Se há um ano atrás, a informação pública sobre o projeto indicava ausência de qualquer efeito, a mudança de estratégia de “convencimento da população” para “obrigação da população” em usar a linha SNS24 terá tido os resultados pretendidos (pode-se discutir se a magnitude de redução de idas às urgências é a desejada, ou a esperada, ou a aproriada, ou não, mas de momento o efeito de redução da utilização da urgência é claro).
Exemplos de alguma informação pública sobre o projecto “ligue antes, salve vidas”
Documento da Direção-Executiva
(fazendo google do termo “”ligue antes, salve vidas” encontram-se muitas noticias e relatos)