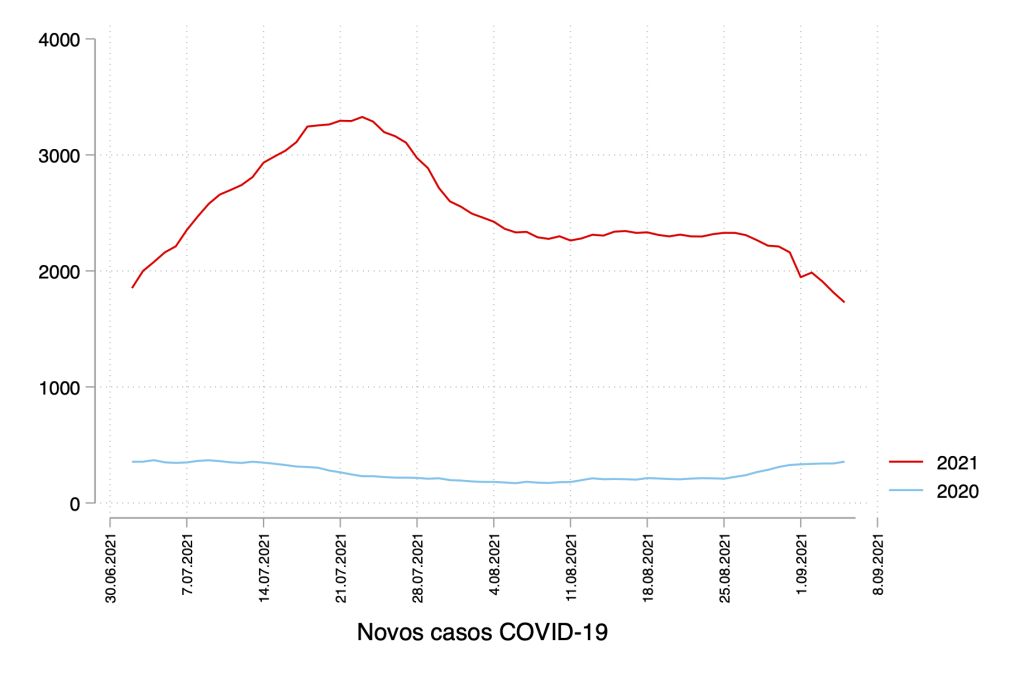
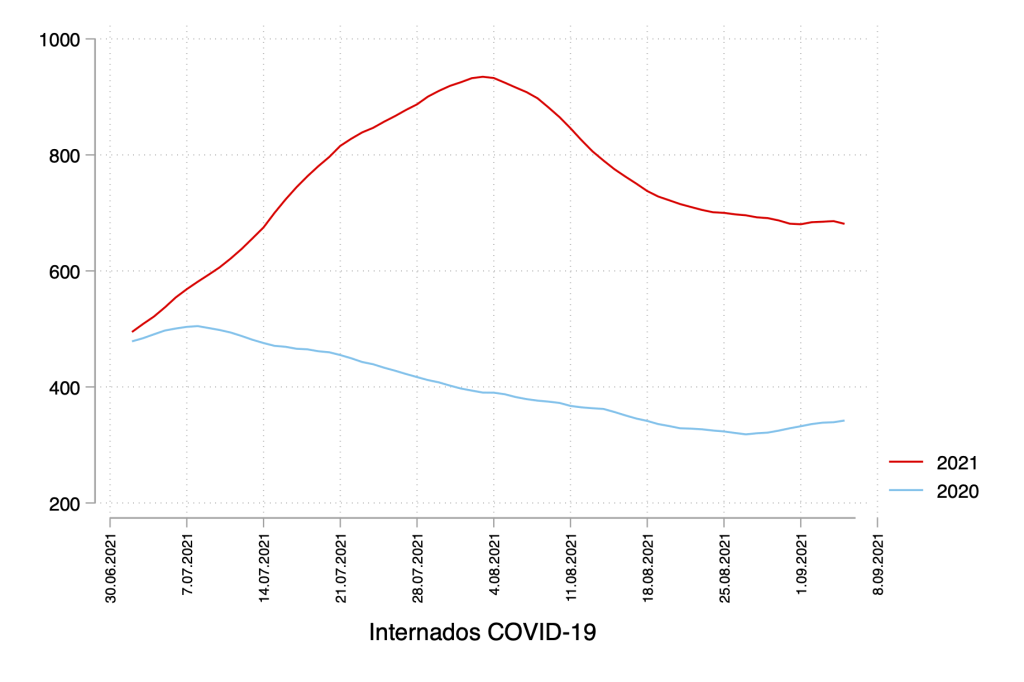
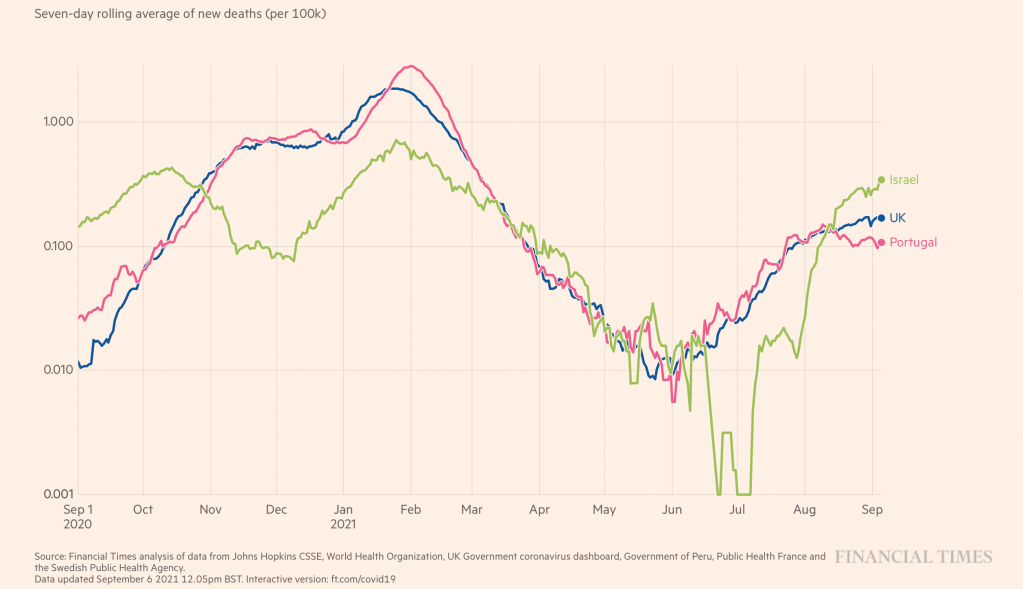
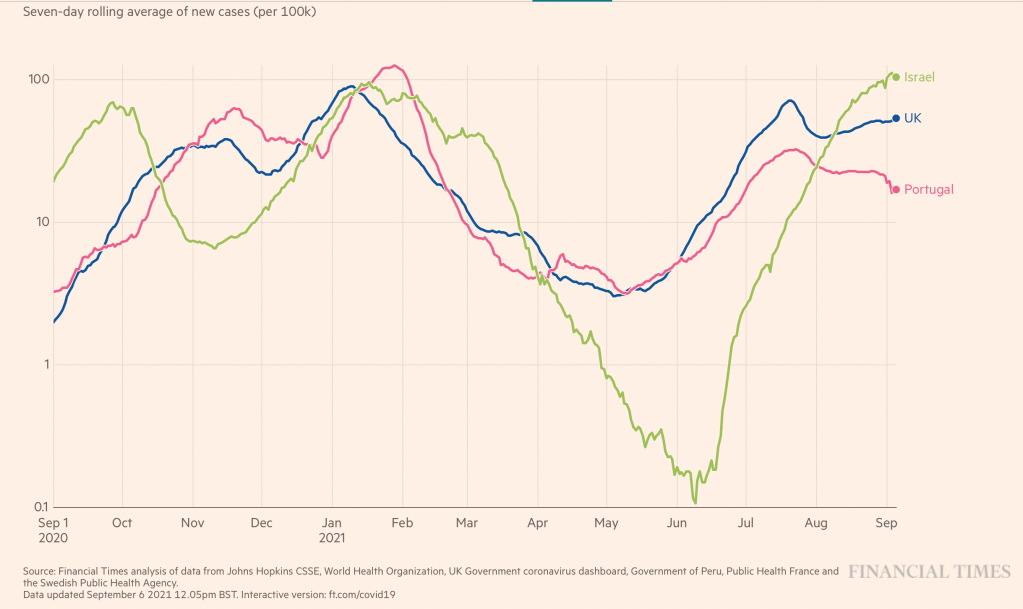
Não tenho a certeza. Sobretudo se a sondagem foi uma peça de informação que influenciou escolhas eleitorais das pessoas. O resultado da eleição é consequência também da forma como as pessoas usaram as sondagens para acabar por decidir o seu voto, E este é um efeito impossível de controlar (em termos metodológicos) por parte de uma sondagem feita necessariamente antes do momento do voto.
As críticas às sondagens são despropositadas em muitos dos casos, e provavelmente também neste, e quem faz as sondagens não precisa de ser muito defensivo.
O primeiro passo para discutir de modo informado (já agora…) as sondagens, o seu papel e o que possa ter estado em causa na eleição autárquica de Lisboa de 2021. Aqui a recomendação de leitura é o pequeno livro de Pedro Magalhães, 2011, Sondagens, eleições e Opinião Pública, Fundação Francisco Manuel dos Santos. Nesse livro Pedro Magalhães tem várias frases relevantes para a discussão: As sondagens “representam os atributos, as medidas e as intenções de uma dada população” p. 89. “As sondagens podem ser um elemento útil de informação sobre a sociedade, um instrumento fundamental para a compreensão e a explicação dos fenómenos políticos”. Já neste volume Pedro Magalhães fala no “problema” que agora tanta discussão alimenta: “A critica mais comum é a a de que as sondagens “falham” sistematicamente, por incompetência ou má-fé de quem as faz” (p. 90). Para responder a esta critica, duas grandes respostas de Pedro Magalhães: o argumento técnico (erros de medição inevitáveis) e o argumento de as pessoas mudarem de intenção entre a sondagem e o momento de voto.
Mas a explicação mais provável, a meu ver, está no que é a discussão sobre “os efeitos das sondagens” (p.98) – a existência e divulgação das sondagens influencia as próprias decisões dos eleitores no dia em que votam – refere a desmobilização (se não fizer diferença o voto), o voto útil (não votando em partidos que não têm hipótese de vencer),
Ainda de Pedro Magalhães: “Esses efeitos têm direções incertas e contingentes: mudam de contexto para contexto e de pessoa para pessoa” (p. 99)
E quem não quiser ler o livro pode ouvir o Podcast Trinta por uma linha, com Pedro Magalhães, de 29 de Setembro de 2021,
Tenta-se explicar porque falham as sondagens com base nos argumentos técnicos da sua construção e do uso de sondagens com “resultados pouco plausíveis”, incluindo a possibilidade de as pessoas mudarem de ideias.
No caso de Lisboa, a reação às sondagens poderá ter tido vários efeitos – na hipótese de que assumindo que Fernando Medina ganharia com maioria expressiva, até talvez maioria absoluta, um número considerável de pessoas poderá ter pretendido não lhe dar essa maioria absoluta votando noutro partido para equilibrar, mas como não há coordenação de voto entre as pessoas, demasiadas (?) acabaram por o fazer.
Esta é uma explicação alternativa a dizer-se que Fernando Medina fez uma má campanha, ou que Carlos Moedas fez uma campanha extraordinária. Ou que as sondagens são enviesadas.
Em termos técnicos, a endogeneidade da decisão de voto face à existência de sondagens previamente disponibilizadas é uma explicação plausível e deveria, antes de se apontar dedos às sondagens como metodologia, ser de algum modo “testada”.
Seria agora interessante que se fizesse (tivesse feito já, idealmente) uma sondagem rápida, em Lisboa, perguntando a) em quem votou? b) em quem votaria hoje, sabendo os resultados das eleições? c) em que momento tomou a decisão de em que partido ia votar (um mês antes, uma semana antes, no próprio dia?)
Em suma, as sondagens falham também porque as pessoas mudam decisões em resposta às sondagens, e por isso “surpresas” existirão de vez em quando.