A Portaria nº 123/2026, vem estabelecer o Programa Nacional de Promoção da Saúde Oral 2030 e inclui a Rede Nacional de Saúde oral, que integra “os serviços e gabinetes de saúde oral das Unidades Locais de Saúde” bem como os prestadores convencionados do setor privado, com e sem fins lucrativos, “numa lógica de complementaridade e proximidade”.
De acordo com os dados do Eurostat referentes a 2024, Portugal registava uma das taxas de necessidades não satisfeitas em cuidados dentários mais elevadas da União Europeia: cerca de 10% da população com 16 ou mais anos declarava ter necessidades por satisfazer nesta área — posicionando o país entre os piores classificados da UE, embora países da UE como Dinamarca, Finlândia e França tenham situação similar. E o principal motivo encontra-se na barreira financeira (custo elevado desse acesso). Os dados do Eurostat são claros quanto ao principal motivo para a falta de acesso: a despesa envolvida é a razão mais frequentemente apontada para as necessidades não satisfeitas em cuidados de saúde oral.
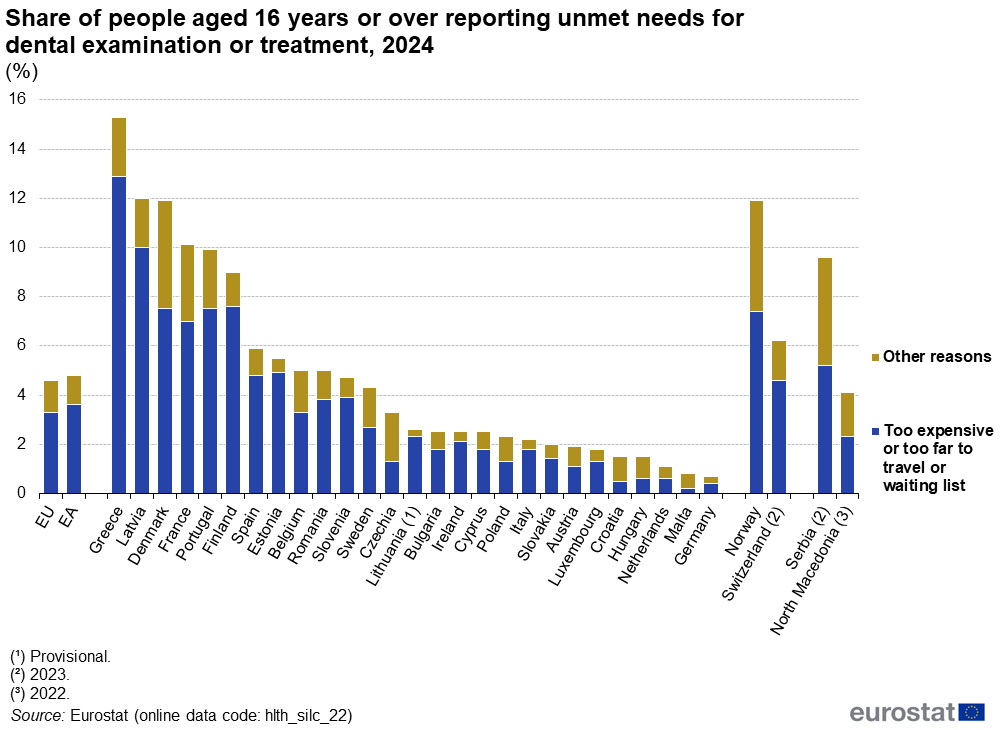
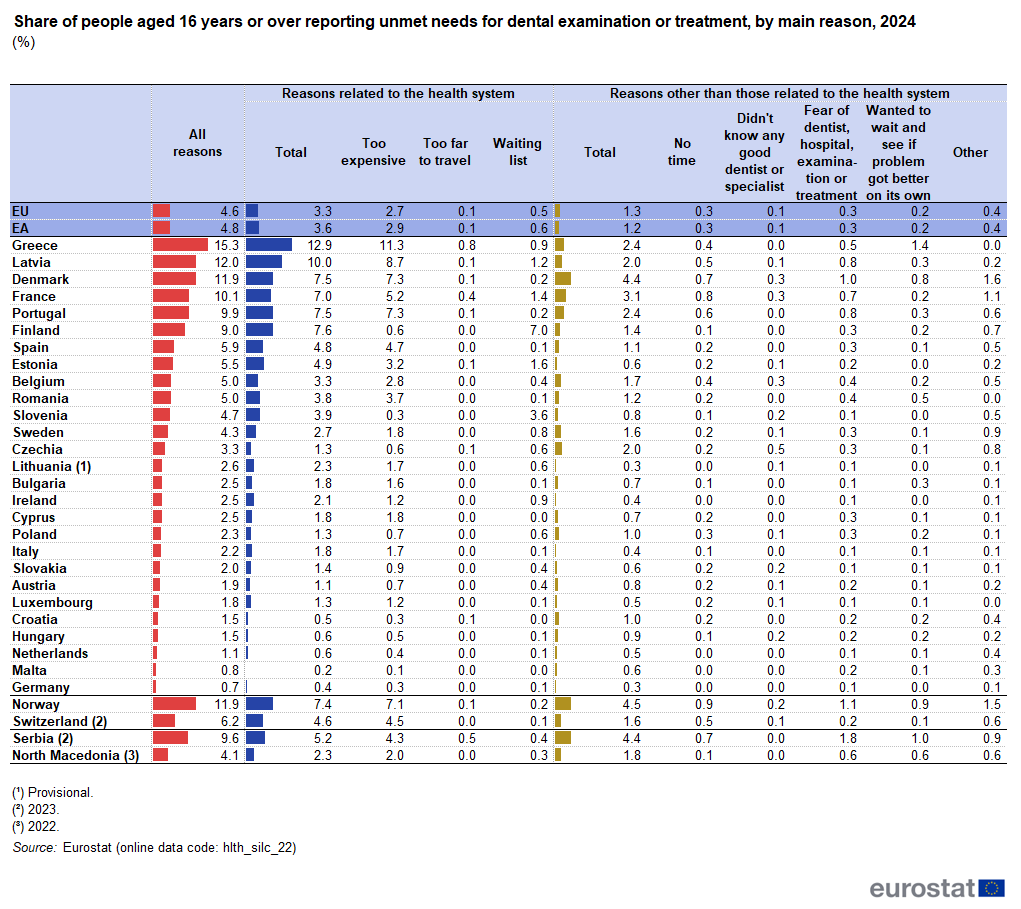
Mais preocupante do que a média é a dimensão da desigualdade. Em 2024, Portugal apresentava uma diferença grande entre a taxa de necessidades não satisfeitas em saúde dentária registada nas pessoas em risco de pobreza e a das que não se encontravam nessa situação. O acesso à saúde oral em Portugal depende muito da capacidade financeira do utente.
A cobertura pública dos cuidados de saúde oral em Portugal é historicamente limitada: depende em larga medida do pagamento direto pelas famílias, fazendo com que os cuidados dentários sejam de difícil alcance para as famílias com menor rendimento.
A Organização Mundial de Saúde sugere integração explícita da saúde oral na cobertura universal de acesso a cuidado de saúde. A Portaria n.º 123/2026/1 procura agora operacionalizar esse princípio.
A lógica de funcionamento continua assente na ideia de cheques de saúde oral para grupos específicos da população. A Portaria, pois, tem subjacente uma lógica de equidade vertical. Concentra a ação na emissão de cheques de saúde oral nos grupos que foram considerados prioritários, presumivelmente os que têm maior carga de doença e menor capacidade de acesso autónomo (por falta de capacidade financeira). Crianças e jovens, grávidas, beneficiários do complemento solidário para idosos, pessoas com infecção por VIH e utentes em risco elevado de cancro oral constituem as populações-alvo prioritárias. O foco nos grupos vulneráveis é economicamente eficiente: os ganhos em saúde por euro investido tendem a ser mais elevados e os benefícios associados a problemas futuros evitáveis são maiores.
O acesso a cuidados de saúde oral tem sido um ponto a melhorar no sistema a saúde português. Segundo o inquérito às despesas das familias feito pelo INE, este tipo de despesa tem significado nos grupos populacionais de maior rendimento e não tem grande expressão nos grupos de menor rendimento devido à falta de acesso. Também nos dados publicados pelo Eurostat sobre necessidades de cuidados de saúde não satisfeitas, o acesso a dentistas surge como um problema de acesso em Portugal. Os objetivos do PNPSO são explicitados, e com essa informação pode-se ir acompanhando a evolução. O plano ainda tem grupos prioritários definidos.
O modelo de governação (artigo 4º) reflete inevitavelmente a “salada organizacional” da gestão de topo do Serviço Nacional de Saúde, em que a “coordenação “e a ” articulação” criam camadas de “cebola burocrática” com potencial risco de falhas de funcionamento.
Seria mais simples que a DE-SNS recebesse um orçamento para este fim (pago pela ACSS) e que assegurasse com esse orçamento as atividades das ULS e fizesse a compra dos serviços necessários à SPMS (ou fora, caso a SPMS. não mostrasse capacidade de resposta em tempo útil). Apenas a DGS na parte técnica, e a DE-SNS na parte gestão devem estar no modelo de governação. Tal como está, não é claro quem é responsavel por que parte, e quando houver falhas cada parte irá queixar-se que alguma outra parte não se articulou a não se coordenou.
A DE-SNS deveria ter a capacidade de mudar verbas de uma ULS para outra ULS, se entender que a boa gestão do programa assim o exige. Fazer acompanhamento e monitorização operacional não aparenta dar esse poder de decisão. A DE-SNS tem também a seu cargo desenvolver a Rede Nacional de Saúde oral mas não é claro quem decide quais são os prestadores privados que estão “acreditados” para receber pessoas que tenham acesso ao cheque dentista.
Um pequeno detalhe que feito de outra forma poderia ter outro alcance: na coordenação local do PNPSO, há um último ponto que estabelece “elaborar e remeter à DGS e à DE-SNS, I. P., o relatório anual de execução do PNPSO, com base nos indicadores definidos”. No tempo da informação digital e quando se assiste ao desenvolvimento todos os dias de “ferramentas” de tratamento e análise de grandes volumes de dados faz muito mais sentido, a meu ver, que a qualquer momento a DGS e a DE-SNS possam usar rotinas de extração dos dados presentes nas ULS e façam diretamente, quando entenderem adequado e/ou necessário, a análise de como está a decorrer o PNPSO. Poupa o trabalho de elaboração e aprovação do relatório anual (que até pode ser automatizado usando ferramentas de inteligência artificial) e ganha-se uma verdadeira capacidade de acompanhamento.
O envolvimento de clínicas ou consultórios de prestadores do setor privado é feita por contratos de adesão. As mesmas normas técnicas (da DGS) devem ser aplicáveis a todos os prestadores (as regras dependem do contexto da intervenção, não da natureza jurídica de entidade que disponibiliza o serviço)
Um elemento central para que a RNSO tenha real capacidade é o processo de referenciação e a forma como o mesmo vai interagir com princípios de liberdade de escolha que se queira ter, ou não. Uma preocupação no contexto da saúde oral é a possibilidade de indução da procura por parte dos prestadores, além das tentações de fraude que podem surgir. A utilização em tempo real de ferramentas de análise de dados será crucial, bem como a realização de rápidas auditorias quando forem detetadas situações estatisticamente anómalas, e associadas à pessoa tratada e ao prestador.
Ter auditorias aleatórias à prestação e ao processo de referenciação deverão ser também realizadas, como forma de dissuasão de abusos, por um lado, e de aprendizagem, por outro lado.
O contrato de adesão terá um formato igual para todos. Não é claro se há uma intenção de ter diferenciação de preços entre localizações geográficas distintas, de forma a refletir os equilíbrios de procura e oferta em cada zona, uma espécie de majoração no cheque de saúde oral, quando a utilização fosse realizada em zonas de menor oferta face à procura e enquanto houvesse essa situação de desequilíbrio. Para que o program tenha sucesso é necessário que consiga atrair de prestadores privados e sociais para a rede convencionada, num contexto em que os valores dos cheques precisam de ser suficientemente compensadores para garantir adesão de forma homogénea no território nacional. É necessária também a disponibilidade de higienistas orais nas ULS para operacionalizar a prevenção comunitária em contexto escolar. A velocidade de implementação do SISO, cujo prazo estimado para plena operação é Janeiro de 2027 é outro desafio (espero que esteja já em desenvolvimento pela SPMS, e que o momento de publicação desta portaria tenha sido decidido tendo informação credível de se conseguir ter o SISO pronto depois do Verão, para que possam fazer testes e entrar em funcionamento na data previsto, ainda que não esteja perfeito).
A falta de acesso a cuidados de saúde oral, que se traduz em não haver utilização necessária de serviços de saúde, significa que o sucesso do PNPSO não resultará apenas num aumento de proteção financeira da população face a estes custos. Resultará também num maior uso de serviços de saúde oral, o que requere a existência de capacidade para satisfazer essa maior procura.
Em áreas onde haja pouca oferta de serviços de medicina oral no setor privado, a procura de serviços por parte da população que não é abrangida pelo cheque de saúde oral poderá ser suficiente para a viabilidade operacional, o que pode conduzir a fraca disponibilidade para aderir ao contrato para pertencer à RNSO (por falta de capacidade dar resposta a essa procura adicional). Se assim for, a dúvida que se coloca é saber se o preço estabelecido para o cheque de saúde oral e a dimensão da população abrangida pelo cheque de saúde oral serão suficientes para compensar o custo de entrada de mais capacidade no setor privado, com ou sem fins lucrativos. O PNPSO 2030 vai na direcção certa. Esperemos que tenha a concretização desejada, nos vários níveis de participação e responsabilidade.
Se, por outro lado, houver, desde o início, uma oferta com capacidade para acomodar o aumento de procura de serviços sem ter de ocorrer uma vaga de novos investimentos em capacidade nessa área geográfica, então o cheque de saúde oral tem apenas de compensar a parte de custos variáveis, sem haver preocupação com o financiamento do custo fixo de entrada de mais entidades prestadoras (ou de expansão de capacidade já existente).
Assim, o preço adequado (isto é, o preço que permite atingir os objetivos estabelecidos de aumento de acesso à saúde oral) depende também das condições de procura e oferta em cada zona geográfica relevante. Com entrada de mais prestadores privados (ou saída de alguns) de atividade, podem-se alterar essas condições de oferta e procura, pelo que os valores dos cheques de saúde oral, quando forem revistos, deverão ter em consideração tais alterações (incluindo as implicações decorrentes da evolução da capacidade pública de prestar estes serviços de saúde oral).
A este respeito, a Entidade Reguladora da Saúde publicou, em 2024, um estudo de monitorização “Concorrência nos mercados de saúde oral”. O trabalho de 2024 vem atualizar um estudo realizado uma década antes. A importância das condições locais (de área geográfica) é ilustrada pela estimativa de área de influência de “cerca de 22 minutos”, abarcando “80% de todos os atendimentos”. A este respeito, a ERS “considera que tanto os hospitais do SNS como os ACES que oferecem serviços de saúde oral não estão em concorrência efetiva com os estabelecimentos não públicos”. Como há a pretensão de as ULS serem mais intervenientes nos cuidados de saúde oral, haverá provavelmente uma situação diferente no futuro. A figura 1 no documento da ERS apresenta a localização dos estabelecimentos privados prestadores de serviços de saúde oral. Há uma concentração na zona litoral mais urbanizada.
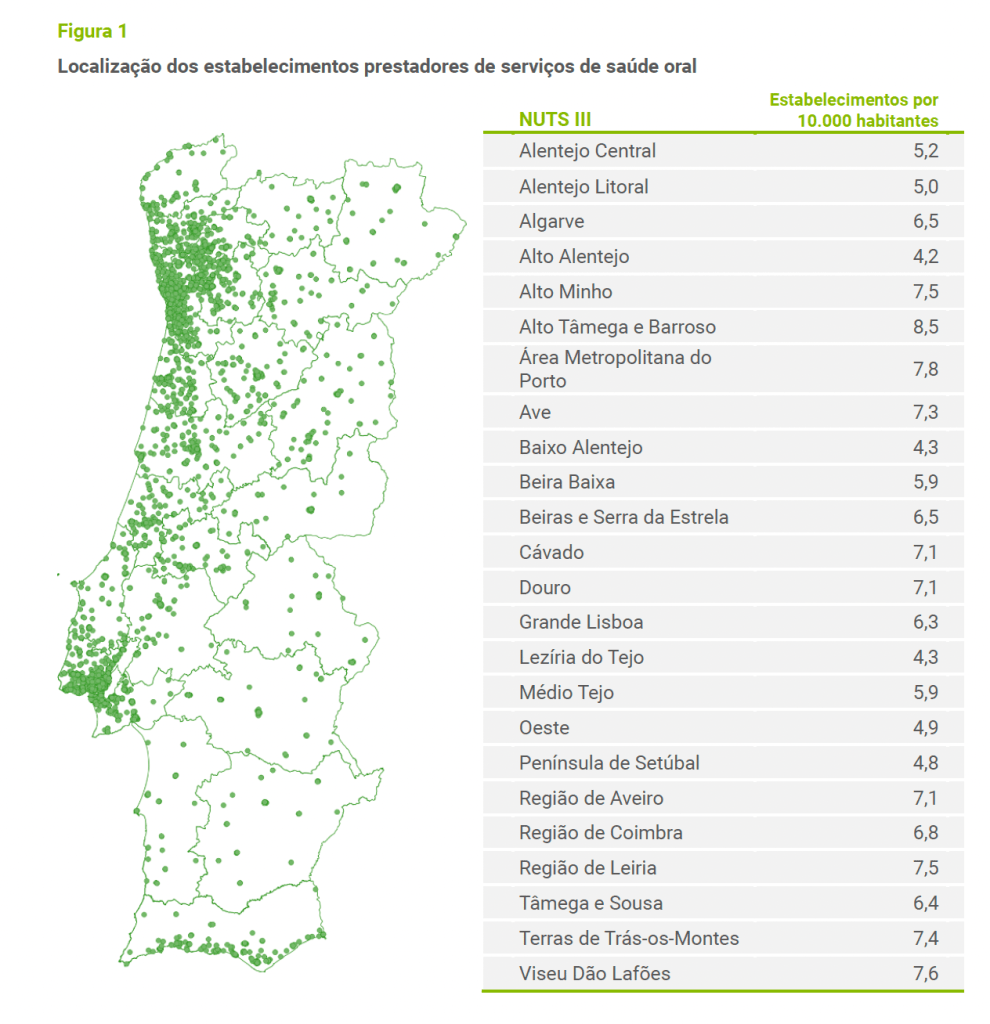
A nivel regional NUTS III a ERS considera que não existem registos de dominância, embora se possa argumentar que as NUTS III é uma definição de âmbito geográfico demasiado ampla face aos 22 minutos anteriormente mencionados. Interessa, no contexto de aplicação desta portaria, ter informação mais detalhada sobre quanta concorrência, privada e pública, num raio de 30 minutos de deslocação enfrenta cada prestador privado, bem como saber qual tem sido a dinâmica de abertura de novas unidades de prestação. É igualmente relevante ter um mapa similar para as unidades do SNS que também têm esta prestação de cuidados de saúde oral. Talvez esses cálculos tenham sido realizados mas não divulgados e seria útil ter um documento atualizado da ERS de acordo com esta perspetiva, até para permitir que eventuais investimentos, públicos e privados possam ter lugar em antecipação da entrada em vigor da portaria 1 de janeiro de 2027.
Para a determinação do valor dos cheques de saúde oral, teria sido preferível que as revisões periódicas coubessem à ACSS, depois de avaliação técnica por parte da DGS. Ter a DGS a fazer a revisão da proposta de preços é colocar a atribuição dos valores em quem faz a regulação técnica. Não é de todo evidente para mim que a DGS tenha de desenvolver a capacidade de perceber os elementos de evolução de custos, de existência e aproveitamento de economias de escala (se as houver) e de equilíbrios de procura e oferta que devam levar a destamentos de preços. Como a DE-SNS tem como missão desenvolver a capacidade do SNS nesta área da saúde oral, não deverá ter a decisão de fixar os preços que os prestadores privados vão receber. A ACSS enquanto entidade que gere o financiamento das atividades do SNS estará nas melhores condições técnicas (de conhecimento da economia do funcionamento da RNSO) e financeiras para ter esta decisão sobre preços e sua atualização, usando informação técnica da DGS sobre o que é necessário para a população.
O princípio da desmaterialização completa dos cheques de saúde oral e a criação do Sistema de Informação para a Saúde Oral (SISO) como plataforma nacional integrada é importante e alinhado com as capacidades tecnológicas atuais. Ter um Boletim de Saúde Oral individual interoperável com o Registo de Saúde Eletrónico Único é um passo relevante para a redução da duplicação de actos e para o conhecimento e acompanhamento das necessidades das pessoas. Também é uma forma de conseguir ter indicadores de acesso, equidade, cobertura e resultados clínicos, necessários para a avaliação de desempenho, revisão e expansão futura do programa e para o uso eficiente de recursos públicos. Ou seja, a operacionalização dos cheques de saúde oral é crucial não só para que os prestadores privados recebam mas também para que haja conhecimento tão completo quanto possível do que está a ser feito. O formato digital dos cheques deverá ser definido, na parte da informação técnica a constar, pela DGS e na parte da informação económica – financeira pela DE-SNS e pela ACSS, com implementação pela SPMS. Calculo que seja isso que se pretende com o artigo 22º (3) :” As regras e procedimentos de emissão e utilização dos cheques de saúde oral são definidos por circular normativa da DGS, em articulação com a DE-SNS e a SPMS”. Como está assente na “articulação” fico com algum receio de como venha a ser operacionalizado.
Será bom que os serviços de saúde oral prestados dentro das unidades do SNS tivessem igualmente a emissão de um cheque de saúde oral virtual, onde constasse exatamente a mesma informação que está presente nos cheques de saúde oral emitidos para utilização em prestadores privados. É um cheque de saúde oral virtual porque não origina (no atual quadro) um pagamento. A emissão deste cheque de saúde oral virtual é uma forma fácil de garantir um- acompanhamento do PNPSO por parte da DE-SNS, com informação idêntica independentemente do prestador.
O pagamento dos cheques de saúde oral cabe a cada ULS, pelo que a gestão da combinação de prestação pública e prestação privada irá ter também uma componente financeira.
Na monitorização e avaliação (artigo 27) continua a pensar-se em ritmo de relatório anual em “articulação” de quatro entidades. O que significa que terá de ser um relatório aprovado pelas quatro entidades. O que significa que problemas detetados em janeiro de um ano só em julho (?) do ano seguinte serão apresentados em relatório “remetido ao membro do Governo responsável pela área da saúde”. Será melhor abdicar do relatório anual e ter um conjunto de informação disponivel em tempo real, por leitura direta da informação e seu tratamento automatizado, para as quatro entidades e para o “membro do Governo responsável pela área da saúde”. Troque – se o relatório anual pela divulgação a 31 de dezembro deste conjunto de Informação. Pressuponho que problemas sérios não esperassem pelo relatório anual para serem reconhecidos e tratados, o que torna esse relatório anual inútil para fins de acompanhamento e ação.
As auditorias devem ter como “parceiro” a análise de dados em permanência para identificação de padrões anómalos de utilização, tomando como unidade de referência quer o prestador quer o utente.
Como o novo plano, a nova rede e o novo sistema de informação têm “data estimada” de entrada, _ em operação em 1 de janeiro de 2027 há tempo de introduzir melhorias no processo, testar soluções técnicas e eventualmente organizacionais, com ajustamentos que possam ser concretizados, na parte organizacional, por memorandos de entendimento entre as partes, onde a” articulação” tenha uma correspondência clara em termos de responsabilidades.
Globalmente, este é um bom passo, dado com o tempo necessário para que depois se consiga andar, sendo vantajoso que as partes envolvidas façam ainda melhorias até lá (e não é só a SPMS ter de trabalhar a componente técnica). Como qualquer outro programa de política de saúde, não deve ser avaliado pelas suas (boas) intenções, mas pelos seus resultados. A história recente das medidas para a saúde oral sugere alguma cautela, embora mantendo um certo optimismo. O cheque-dentista, que existe há mais de 15 anos, não impediu Portugal de figurar entre os piores classificados da UE em necessidades não satisfeitas por cuidados dentários. O risco de o previsto nesta portaria se tornar mais um instrumento bem construído no papel, mas insuficientemente executado na prática, existe.