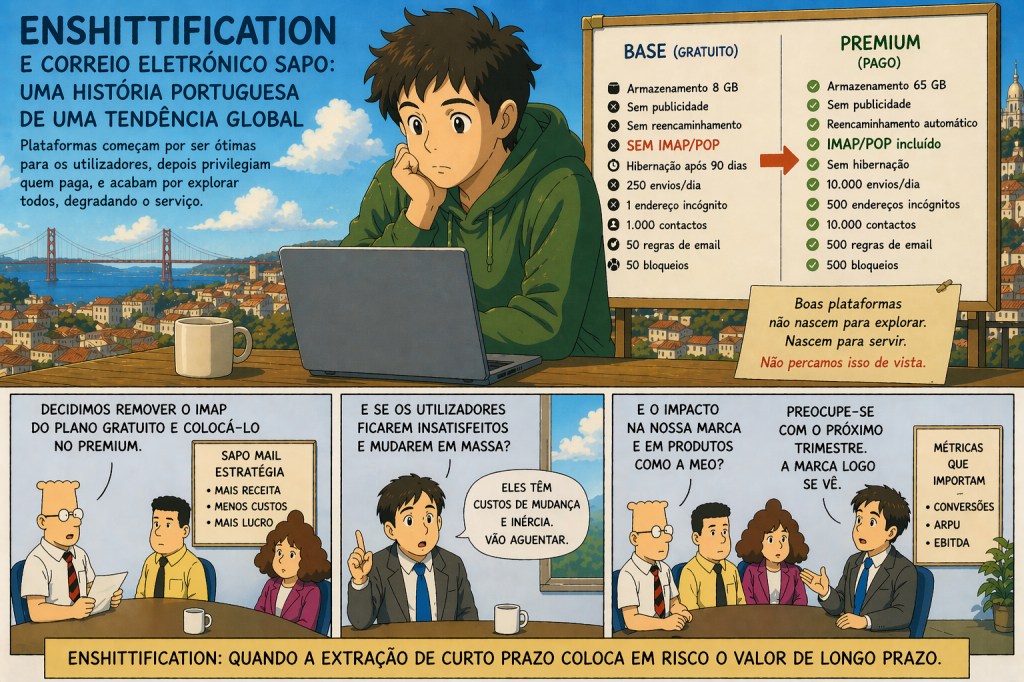
O termo “enshittification”, criado por Cory Doctorow, descreve a trajetória de muitas plataformas digitais na sua evolução e na sua relação com os consumidores: começam por oferecer um excelente serviço para atrair utilizadores, depois passam a favorecer os clientes que estão disponíveis para pagar (como anunciantes ou subscritores) e, por fim, extraem valor de ambos os lados, degradando a qualidade global do serviço. No original “here is how platforms die: First, they are good to their users; then they abuse their users to make things better for their business customers; finally, they abuse those business customers to claw back all the value for themselves. Then, they die.”
A recente decisão da SAPO em degradar a qualidade do serviço base gratuito de correio eletrónico para “forçar” os seus utilizadores a subscrever o novo serviço premium de correio eletrónico parece representar bem esta prática empresarial.
Vejamos os princípios e a teoria económica subjacentes, e em que medida estará por detrás da estratégica seguida, bem como os riscos presentes e sua eventual mitigação.
Como ponto de partida, os serviços de correio eletrónico (email) ligam utilizadores e fontes de receita (publicidade ou subscrições). Numa fase inicial, estes serviços subsidiam os utilizadores, nomeadamente permitindo a utilização do serviço base de forma gratuita, para ganhar escala. Mais tarde, exploram essa base instalada para obter lucro económico elevado (o que se popularizou há uns anos como “rendas excessivas”).
O segundo elemento a considerar é o papel dos custos de mudança. O email é um serviço com forte “lock-in”: o endereço está associado à identidade, aos contactos e a inúmeros serviços online que os utilizadores acumulam ao longo do tempo, frequentemente anos. Isto cria uma situação em que cada utilizador está parcialmente “preso” ao fornecedor, tem custos consideráveis de mudar para outro fornecedor. Não é apenas abrir uma conta de correio eletrónico noutro fornecedor (e alternativas ao email sapo existem em abundância, desde logo o conhecido gmail). Esta situação de existência de custos de mudança para o utilizador permite estratégias que, num mercado concorrencial sem fricções, seriam inviáveis, nomeadamente a degradação da qualidade sem perda imediata de clientes em grande volume.
O caso recente do SAPO ilustra bem esta lógica. A alteração mais relevante consiste na eliminação do acesso via IMAP/POP na versão gratuita, passando esta funcionalidade a estar disponível apenas no plano Premium. O acesso IMAP é o que permite ver com facilidade o correio eletrónico num telemóvel, através de uma aplicação que recolha várias contas de correio eletrónico. Força a que se consulte o correio eletrónico num navegador de internet (browser), o que normalmente é pouco prático e mais dificilmente visível num telefone móvel.
Esta estratégia não se trata apenas de adicionar novas funcionalidades pagas para atrair utilizadores com maior valorização por essas funcionalidades e capacidade para as pagar; trata-se de retirar uma funcionalidade essencial a um subconjunto grande de utilizadores. É um exemplo claro de degradação deliberada da versão base para induzir a passagem para a versão paga. Ao eliminar o IMAP da versão gratuita, a empresa cria uma separação mais nítida entre utilizadores com diferentes disponibilidades a pagar. Aqueles que valorizam fortemente o acesso via clientes externos (Apple Mail, Outlook, Thunderbird, aplicações móveis) são incentivados a pagar. É um mecanismo de “separar” consumidores com diferentes disponibilidades a pagar, de acordo com as escolhas que fazem (voluntariamente).
Neste sentido, parece fazer perfeito sentido como forma de gerar receita para a plataforma SAPO, afinal algo provavelmente essencial para a sua sobrevivência enquanto negócio.
No entanto, a análise não fica completa sem considerar a natureza da fidelização dos utilizadores, por um lado, e a importância de produtos conexos, por outro lado. No correio eletrónico, a fidelidade é em grande medida passiva: resulta da inércia e dos custos de mudança, e não de uma preferência ativa pela marca. Ao retirar o IMAP, o SAPO atinge precisamente os utilizadores mais exigentes — aqueles que utilizam múltiplos dispositivos e aplicações. Paradoxalmente, estes são também os utilizadores com maior capacidade de mudança, pois já dominam ferramentas alternativas. O risco é transformar fidelidade passiva em insatisfação ativa.
A decisão de fazer a degradação da qualidade da versão base gratuita tem vantagens e desvantagens. Do lado positivo, permite uma segmentação eficaz e uma obtenção de receita mais direta. O IMAP é uma funcionalidade com elevada disposição a pagar e baixo custo para a empresa, o que a torna ideal para diferenciação de produto. Além disso, reduz custos associados a utilizadores gratuitos mais intensivos.
Do lado negativo, introduz uma quebra abrupta na qualidade do produto. Não se trata de uma redução marginal, mas da eliminação de uma funcionalidade crítica para certos utilizadores. Este tipo de mudança tende a desencadear reavaliações: utilizadores que nunca consideraram mudar podem começar a explorar alternativas. Acresce o impacto reputacional: ao alterar regras implícitas do serviço, a empresa aumenta a perceção de risco de futuras degradações.
No caso SAPO atinge também de forma desproporcionada um conjunto de consumidores de longo prazo. Não sei quantas pessoas das novas gerações têm email SAPO, mas existem certamente utilizadores com 25 ou mais anos de uso de endereços de correio eletrónico SAPO, que no início procuravam dessa forma apoiar o desenvolvimento de um produto de base nacional – SAPO significa Servidor de Apontadores Portugueses Online, e nasceu em 1995 na Universidade de Aveiro, sendo depois integrado no universo da Portugal Telecom, hoje Altice. Essa ligação afetiva fica em causa com esta decisão.
Uma dimensão adicional relevante para a avaliação dos efeitos desta estratégia é o facto de o SAPO pertencer ao grupo Altice, que inclui o operador de telecomunicações MEO. Isto levanta a questão de possíveis efeitos de contágio. Poderão consumidores insatisfeitos com o SAPO decidir abandonar também o MEO? A evidência sugere que este efeito é possível. A mudança de operador de telecomunicações envolve custos elevados (contratos, instalação, pacotes de produtos), ao contrário da mudança de email. Assim, o mais provável é um efeito difuso de erosão de confiança, mais do que uma vaga imediata de cancelamentos, que poderá suceder ao longo do tempo. Contudo, poderá ser suficiente para levar a uma diminuição das receitas em vez de um aumento, quando pensado em termos de grupo económico – exemplo rápido de números reais: o serviço premium do correio eletrónico SAPO tem um preço de 1,99€/mês, com período de fidelização de 12 meses. Daqui resulta para cada utilizador que decida subscrever o serviço pago em lugar de permanecer no serviço gratuito numa receita de cerca de 24€ para a SAPO. Se houver utilizadores que decidem mudar de fornecedor de correio eletrónico e também de operador de telecomunicações, como reação negativa, o que se perde receita? Se 1 em cada 10 utilizadores decidir mudar, e se cada um deles tiver em média um contrato de 25€/mês, são 300€ por ano perdidos por cada utilizador que muda. O SAPO ganha 216€ (=9 que ficam x 24€), a MEO perde 300€ (=1 que muda x 300€), o grupo Altice perde 84€. Não sei quais os números reais que possam estar aqui presentes (que percentagem de clientes MEO decide mudar por causa desta mudança de preços e de degradação de serviço, qual a receita média associada com esses clientes que decide mudar), o exemplo é meramente ilustrativo de uma possibilidade, que espero tenha sido bem avaliada por quem tomou as decisões.
Face a estes riscos, há uma estratégia de mitigação que me parece interessante: oferecer o SAPO Premium gratuitamente a clientes MEO com nível de faturação relevante (por exemplo, os tais 25€ mensais). Esta abordagem combina discriminação de preços com subsidiação cruzada, numa lógica de grupo. Do ponto de vista económico, é uma solução elegante. O custo de fornecer as funcionalidades premium de correio eletrónico é relativamente baixo, enquanto o valor de reter um cliente de telecomunicações é elevado. Neste caso, é simplesmente evitar fazer a degradação forçada da qualidade do serviço prestado. Se a oferta de correio eletrónico versão premium evitar a perda de um cliente MEO, a perda evitada pode ser significativa.E caso o serviço SAPO precise de mostrar receitas, facilmente o MEO pode ter um processo de transferência interna – para quem for um cliente MEO com pacote de telefone e dados (pelo menos; digamos o pacote de 25€ euros mensais), recebe um crédito igual ao valor do serviço sapo premium, e esse valor é transferido para o serviço SAPO. Desta forma, o cliente MEO que usa email com domínio SAPO não perde nenhuma qualidade de serviço, o serviço MEO evita perda de clientes, o serviço SAPO recebe receitas, o grupo Altice não perde receita por saída de clientes dos serviços SAPO e MEO.
Esta estratégia apresenta várias vantagens, a meu ver. Protege os utilizadores de maior valor, transforma uma decisão negativa num benefício percebido e reduz o risco de contágio negativo entre serviços do grupo. Além disso, alinha-se com práticas comuns no setor, como a oferta de serviços de streaming ou armazenamento em cloud incluídos em pacotes de telecomunicações.
Naturalmente, existem também riscos. Pode ocorrer alguma canibalização de receitas diretas do SAPO, e a diferenciação entre clientes pode gerar perceções de injustiça. Ou o volume de saídas e perda de receitas associada pode não ser relevante para a Altice e ser menor do que o acréscimo de receita esperado.
No entanto, num contexto de concorrência intensa em telecomunicações, a retenção de clientes de elevado valor deveria ser prioritária.
A experiência de outras plataformas mostra que estratégias de enshittification podem aumentar receitas no curto prazo, mas frequentemente à custa de relevância no longo prazo. Casos como os do Facebook (anúncios em cada vez maior número), Google (prioridade dada a anúncios pagos), Evernote ou Twitter ilustram este padrão. Em alguns casos, a reação dos utilizadores levou a recuos parciais nas decisões. Estes recuos ocorrem sobretudo quando a perda de utilizadores é rápida e visível, ou quando o dano reputacional é elevado. No caso do SAPO a estratégia de divulgação faseada junto dos clientes parece pretender limitar “ondas” de rejeição por parte dos clientes. Já o dano reputacional poderá ser maior, e em particular, quebrar uma fidelização emocional ao SAPO, e por extensão à MEO enquanto operadora de telecomunicações.
Ou seja, a decisão do SAPO é economicamente coerente, mas estrategicamente arriscada. Representa uma fase de monetização agressiva de uma base de utilizadores já adquirida. A forma como for complementada por estratégias de retenção, como a integração com as atividades MEO, determinará se se trata de uma transição sustentável ou do início de um processo de erosão, a nível de grupo.
É certo que o preço zero poderá não ser sustentável no longo prazo, mas uma estratégia de degradação de serviço que seja fornecido de forma gratuita poderá acabar por ser contrária aos efeitos pretendidos, sobretudo quando se tem em conta clientes afetados que adquirem outros serviços e produtos do mesmo grupo de empresas. É certo que alguns serviços de correio eletrónico gratuito (alternativas ao SAPO) são financiados por publicidade e serviços cruzados. Daqui a algum tempo saberemos se esta estratégia de “enshittification” seguida pelo serviço SAPO se revela ou não lucrativa para o grupo Altice.
Declaração de interesses: tenho há mais de duas décadas um endereço de correio eletrónico SAPO. A reação emocional a perder o acesso IMAP na versão base foi suficiente para não querer subscrever a versão premium. O contacto com a operadora MEO para perceber a disponibilidade para ter acesso gratuito à versão premium de correio eletrónico como parte do serviço de telecomunicações gloabal, feita por escrito, resultou numa chamada telefónica do serviço ao cliente da MEO a dizer que não era possível acolher a sugestão, e a meu pedido, a resposta por escrito esclarece “esclarecemos que as alterações recentemente introduzidas visam adequar o serviço às atuais necessidades de utilização e aos requisitos técnicos e de segurança aplicáveis, assegurando a continuidade e qualidade do serviço prestado. As referidas condições encontram-se devidamente publicadas e disponíveis para consulta, tendo sido comunicadas aos utilizadores nos termos legalmente previstos. Lamentamos, no entanto, qualquer constrangimento ou desagrado que estas alterações lhe possam ter causado, permanecendo totalmente disponíveis para prestar quaisquer esclarecimentos adicionais que considere necessários.” Como cliente, resta-me refletir sobre a decisão de mudar, ou não, de prestador de serviço de correio eletrónico e de operador de telecomunicações (logo que possível, devido à fidelização contratual).
(imagem criada com ferramenta de inteligência artificial)