Os tempos atuais do SNS vão sendo agitados. E começa difícil ir acompanhando tudo o que se vai passando. Sobre estes últimos dois dias, duas observações.
Primeiro, ainda sobre as negociações salariais. Da leitura dos relatos saídos na comunicação social, fico com a sensação de que há ainda algum caminho de linguagem para fazer entre sindicatos e Governo, e a necessidade de incorporar alguma segurança adicional ao acordo que vier a ser estabelecido.
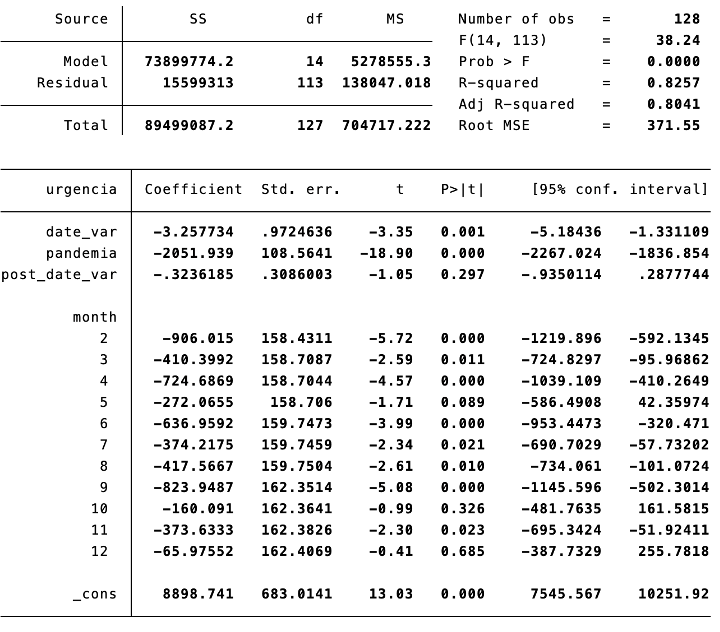
No meu post anterior dei atenção ao aspeto do SNS manter a capacidade assistencial num contexto de redução de horários de trabalho, incluindo tempo de urgência, e incapacidade de contratar médicos em número suficiente no curto prazo. Por cada 7 médicos que passem de 40 horas semanais para 35h semanais, é preciso contratar mais 1. Não havendo número suficiente de médicos para contratar, o ajustamento para manter a capacidade assistencial tem que ser feito através de horas extraordinárias, que deveriam ser reduzidas e não aumentadas. O não se falar no mecanismo de ajustamento por parte dos sindicatos sugere que estão a pensar, provavelmente, em usar o recurso às horas extraordinárias. Mas a médio prazo, uma outra parte do ajustamento deve ser realizada por melhorias da atividade realizada e aumentos de produtividade, decorrentes de melhor organização e gestão – esses ganhos permitirão que as contratações adicionais não tenham de ser 1 médico adicional por cada 7 que passou a 35h. Com diversidade de situações contratuais é provável que alguns se mantenham nas 40h. Também ajudará. A restrição, assumida pelo Ministério da Saúde, de não baixar a capacidade assistencial do SNS é, por isso, um elemento central do acordo que venha a ser feito. A proposta feita no fim de semana pelo Ministério da Saúde tinha um faseamento na resposta ao pretendido pelos sindicatos que depende da capacidade de gerar eficiências de funcionamento, que seriam transferidas para os médicos via progressão gradual para o pretendido. Na minha leitura, a proposta feita é a de conforme se for abrindo espaço dentro da restrição, vai-se cumprindo o acordo.
Do lado dos sindicatos, a proposta foi entendida como uma questão de incentivos e pagamento por desempenho – se o SNS funcionar melhor, então terão a “recompensa” prevista no acordo. Só que, como foi assinalado prontamente, o condicionalismo não depende da atuação dos médicos no sentido de que têm possibilidade de autonomamente cumprirem metas estabelecidas (como sucede quando se criam mecanismos de incentivos). Isto é, se o Governo, ou a Direção-Executiva do SNS, ou as equipas dirigentes das ULS, não conseguirem gerar as mudanças na organização do SNS que leve aos aumentos de produtividade, os médicos não veriam cumprido o acordo, independentemente do que fizessem. O que é compreensível.
O Governo traçou na proposta o caminho que será feito se for conseguido um melhor funcionamento do SNS. Falta agora ser mais completo, e dizer como garante aos sindicatos o cumprimento do que for acordado se não forem obtidos os ganhos de eficiência enunciados. Falta perceber qual o mecanismo que o Governo tem para cumprir o acordado se for o Governo a falhar na produção de alterações de levem a ganhos de eficiência. Não tenho a resposta, mas o Governo deverá ter uma para a apresentar aos sindicatos.
Claro que se os sindicatos bloquearem qualquer alteração do funcionamento do SNS que seja capaz de gerar mais eficiência de funcionamento, então seria razoável que não houvesse cumprimento do acordo por parte do Governo.
Não basta definir o caminho a percorrer, para atender ao que é pretendido pelos sindicatos, e aceite pelo Governo. É preciso saber o que acontece se os pressupostos que o Governo indica não se verificarem por motivos que não sejam imputáveis aos Sindicatos e aos médicos. Embora não tenha sido verbalizado desta forma pelos Sindicatos, parece-me que será esse o obstáculo neste momento nesta parte da negociação (e não o faseamento, que foi publicamente admitido como aceite).
A propósito da reorganização do SNS vem a minha segunda observação de hoje. O Ministro da Saúde voltou a referir o sucesso da experiência que está a decorrer na zona da Póvoa de Varzim / Vila do Conde, que cruza com uma notícia do Expresso, que remete para uma entrevista recente do Diretor Executivo do SNS ao Público, sobre criar um enquadramento legal para que só se possa ir à urgência referenciado de alguma forma. Estando de acordo com o princípio de que será necessário reduzir a utilização dos serviços de urgências, e que faz todo o sentido que seja primeiro procurado um ponto de contacto com o SNS que não seja as urgências nas situações que se antecipem ser menos graves, surge ainda assim uma perplexidade pela contradição que encerra: se a experiência piloto está a ser tão bem sucedida sem necessidade de um quadro legal que obrigue à referência, porque é necessário essa “ilegalização da ida à urgência por iniciativa própria”?
E se a experiência está a ser assim tão bem sucedida, será possível conhecer a base de evidência, de forma replicável – do ponto de vista cientifico, saber qual a base de informação para classificar como sucesso, e conseguir reproduzir a análise que tenha sido feita pela Direção-Executiva do SNS? É que os dados publicamente disponíveis não tornam visível esse sucesso. (ao escrever esta frase, quase fiquei com medo que os dados disponíveis deixei de o estar, mas como também vi que o Ministro da Saúde disse que “não há nenhuma lei da rolha” no Ministério da Saúde, confio que continuaremos a ter informação regular). Além disso, fazer estas mudanças por imposição legal significa apenas que cairão ao primeiro caso adverso (alguém que venha a falecer depois de ter sido negado o acesso a uma urgência por não estar referenciado).
Com a atenção dada a esta experiência piloto na Póvoa de Varzim / Vila do Conde para sustentar políticas futuras, fiquei também com curiosidade se no inicio da experiência foi definido o protocolo de avaliação, com os critérios do que seria classificado como sucesso, e qual a recolha de informação a ser feita.