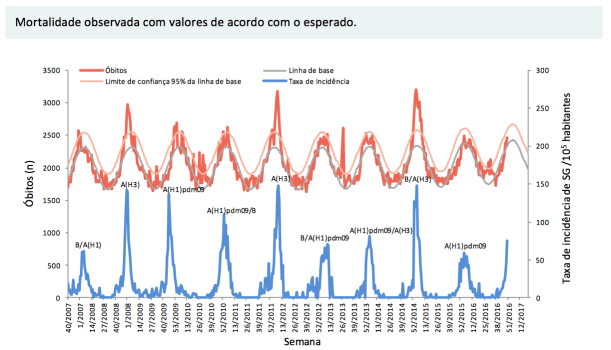
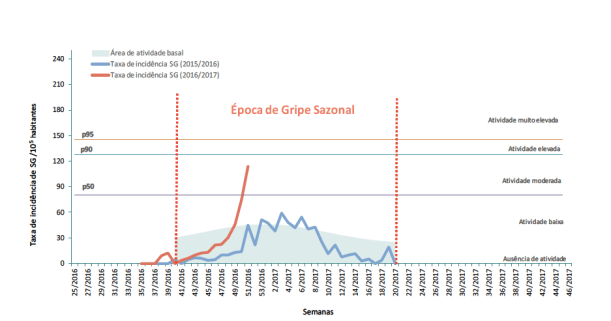
Realizou-se ontem uma sessão com Santiago Calvo (Comissão Europeia), sobre sistemas de saúde e sustentabilidade orçamental e a sua ligação com o Semestre Europeu. O ponto de partida foi o documento produzido no final de 2016 pela Comissão Europeia e a recomendação ao governo português de procurar a sustentabilidade orçamental das despesas públicas em saúde, mas sem comprometer o acesso aos cuidados de saúde primários: “Ensure the long-term sustainability of the health sector, without compromising access to primary healthcare”, sendo que na mesma recomendação está presente “Conduct, by February 2017, a comprehensive expenditure review at all levels of public administration and strengthen expenditure control, cost effectiveness and adequate budgeting.” (que inclui por isso a análise da despesa em saúde).
Os principais pontos discutidos na apresentação de Santiago Calvo, como os entendi, foram, de forma sumária:
a) papel do envelhecimento, diferenciando entre efeitos demográficos puros e efeitos associados com inovação
b) desafios chave, associados com despesas com medicamentos e despesas em cuidados hospitalares, por um lado, e com organização e políticas (“politics”) dos sistemas de saúde
c) necessidade de melhorar a gestão dos sistemas de saúde (“governance”) – parte da solução estará associada com instrumentos da prática orçamental, necessidade de ter uma estratégia de gestão da informação, necessidade de ter mecanismos de avaliação de políticas de saúde como rotina, necessidade de um adequado planeamento da formação dos recursos humanos na saúde; necessidade de revisitar e melhorar o equilibrio entre as fontes de financiamento.
d) Para Portugal, uma preocupação com a sustentabilidade de longo prazo e com os pagamentos em atraso. Também foi focada a importância da prevenção e da saúde pública. Dentro destas preocupações, aspectos especificos mencionados foram a despesa com medicamentos, a despesa, em volume e tipo, em cuidados hospitalares, conseguir uma maior coerência dos processos de decisão aos diversos níveis. Tudo isto com a condição de salvaguardar o acesso a cuidados de saúde primários, que é reconhecida como um aspecto muito positivo do sistema de saúde nacional.
Na discussão (por mim, por Céu Mateus, por Alexandre Lourenço e por Patricia Filipe), foram adicionados vários aspectos:
a) necessidade de uma definição exacta de sustentabilidade orçamental e do que é a pressão sobre essa sustentabilidade (apenas o rácio despesa pública /PIB é insuficiente)
b) necessidade de saber porque as actividades de prevenção sendo mencionadas como relevantes há muito tempo continuam a não ter o papel desejado (que barreiras existem e onde?)
c) necessidade de incluir de forma mais clara as preocupações de equidade, que poderão nalguns casos implicar aumento de despesa pública em saúde
d) para um horizonte longo, é necessário pensar que o processo de prestação de cuidados de saúde está e irá mudar, que haverá um papel para automação (robôs) e para a e-saúde.
e) a dificuldade de conciliar politicas (“politics”) com políticas (“policies”) baseadas na evidência.
f) necessidade de ter uma visão de longo prazo nas medidas que são avançadas
g) necessidade de ter indicadores concretos de como acompanhar os vários pontos apresentados no relatório
h) necessidade de pensar no papel de parcerias com entidades não governamentais para o desenvolvimento de novos serviços de ambulatório e domiciliários
Naturalmente, este sumário não reflecte toda a riqueza do relatório e da discussão que se seguiu.
(quem quiser ver o relatório, pode aceder aqui)